摘要gydF4y2Ba
在SARS-CoV-2感染中,迫切需要确定将发展为严重COVID-19并可能受益于靶向治疗的患者。在这项研究中,我们分析了COVID-19患者的血浆细胞因子,并探讨了它们与呼吸衰竭(RF)和重症监护病房(ICU)治疗的关系。已确诊的住院COVID-19患者(n = 34)被纳入前瞻性队列研究。于入组时、2-5 d和7-10 d采集临床资料和血样。RF定义为PaO2/FiO2比值(P/F) < 40 kPa。血浆细胞因子检测采用人细胞因子27-plex法。RF和/或ICU治疗的COVID-19患者显示全身细胞因子水平总体升高。血浆IL-6、IL-8、G-CSF、MCP-1、MIP-1α水平与P/F呈负相关,而IL-6、IP-10、IL-1ra和MCP-1组合与RF的相关性最佳(AUC为0.79 ~ 0.80)。gydF4y2BapgydF4y2Ba< 0.05)。住院期间IP-10下降最为显著(gydF4y2BapgydF4y2Ba< 0.001)。严重COVID-19患者中存在促炎细胞因子水平升高。IL-6和MCP-1与P/F呈负相关,在ROC分析中AUC最大,应进一步探索作为生物标志物,以识别有严重RF风险的患者,并作为改进治疗策略的目标。gydF4y2Ba
介绍gydF4y2Ba
自2019年12月首次报道以来,被确定为冠状病毒病(COVID-19)病原体的严重急性呼吸综合征冠状病毒2 (SARS-CoV-2)已在全球迅速传播gydF4y2Ba1gydF4y2Ba,gydF4y2Ba2gydF4y2Ba,gydF4y2Ba3.gydF4y2Ba,gydF4y2Ba4gydF4y2Ba。这种疾病通常表现为类似肺炎的体征和症状gydF4y2Ba5gydF4y2Ba。大多数感染SARS-CoV-2的人会出现轻至中度疾病,但有些人可能会出现严重呼吸衰竭(RF)和急性呼吸窘迫综合征(ARDS),需要机械通气gydF4y2Ba5gydF4y2Ba。该疾病的临床治疗主要是支持性治疗,尽管证据有限,但已经提出了各种抗病毒和免疫调节疗法gydF4y2Ba6gydF4y2Ba,gydF4y2Ba7gydF4y2Ba,gydF4y2Ba8gydF4y2Ba。gydF4y2Ba
严重的SARS-CoV-2感染会导致免疫反应失调,导致炎症细胞因子和趋化因子的过度产生,从而导致发病机制gydF4y2Ba9gydF4y2Ba,gydF4y2Ba10gydF4y2Ba,gydF4y2Ba11gydF4y2Ba。事实上,病毒逃避最初的免疫反应和随后的免疫失误导致受感染器官的侧支组织损伤似乎在严重的COVID-19中发挥了重要作用gydF4y2Ba12gydF4y2Ba,gydF4y2Ba13gydF4y2Ba,gydF4y2Ba14gydF4y2Ba,gydF4y2Ba15gydF4y2Ba。此外,有证据表明,产生促炎细胞因子的次优或不适当的T细胞反应可能导致COVID-19危重患者的组织损伤gydF4y2Ba16gydF4y2Ba,gydF4y2Ba17gydF4y2Ba。gydF4y2Ba
淋巴细胞减少、高铁蛋白血症和d -二聚体升高与严重的COVID-19有关gydF4y2Ba12gydF4y2Ba,gydF4y2Ba18gydF4y2Ba。报告表明,在严重的COVID-19中看到的高炎症可能是由相当水平的c反应蛋白(CRP)和白细胞介素(IL)-6驱动的,类似于在其他类似条件下(如CAR - T细胞治疗期间)看到的“细胞因子风暴”gydF4y2Ba19gydF4y2Ba,gydF4y2Ba20.gydF4y2Ba,gydF4y2Ba21gydF4y2Ba。因此,针对IL-6或IL-1受体的免疫调节疗法治疗也可能对COVID-19有价值gydF4y2Ba22gydF4y2Ba,gydF4y2Ba23gydF4y2Ba,gydF4y2Ba24gydF4y2Ba。gydF4y2Ba
深入了解重症COVID-19的发病机制对开展靶向免疫治疗具有重要意义。还迫切需要预后生物标志物,以便早期识别将发展为重症COVID-19的患者。炎症介质在一个复杂的网络中运作,本研究的目的是绘制和表征这一网络,包括从确诊的不同严重程度的COVID-19患者收集的血浆中的白细胞介素、干扰素、趋化因子和生长因子。我们探讨了它们作为RF预后生物标志物的潜力,在重症监护病房(ICU)治疗的需要,以及它们与常规生化和血液学标志物的关系。gydF4y2Ba
方法gydF4y2Ba
研究设计与人群gydF4y2Ba
从挪威奥斯陆大学医院、ullev
数据收集gydF4y2Ba
使用国际严重急性呼吸道和新发感染联盟(ISARIC, isaric.tghn.org) /世界卫生组织(WHO)临床特征协议(CCP)的修改版本从电子病历中提取临床和常规诊断,并输入安全的基于网络的REDCap数据库(研究电子数据捕获,田纳西州范德比尔特大学,由英国牛津大学托管)。gydF4y2Ba
临床结果gydF4y2Ba
临床结果:(1)住院期间发生呼吸衰竭(RF),定义为动脉氧分压(PaO)gydF4y2Ba2gydF4y2Ba)吸入氧的分数(FiO)gydF4y2Ba2gydF4y2BaP/F值小于40kpa (< 300mmhg),符合柏林定义的ARDS阈值gydF4y2Ba29gydF4y2Ba(2) ICU治疗需求。PaO的地方gydF4y2Ba2gydF4y2Ba从记录中找不到,PaO2值由SaOgydF4y2Ba2gydF4y2Ba30.gydF4y2Ba。gydF4y2Ba
道德的考虑gydF4y2Ba
获得所有患者或患者家属的知情同意。该研究得到挪威东南部医学和健康研究伦理区域委员会的批准(参考编号106624,clinicaltrial.gov NCT04381819)。所有方法均按照相关指南和规定进行。gydF4y2Ba
样品处理gydF4y2Ba
采集外周血4 mLgydF4y2Ba®gydF4y2Ba(Greiner bio-one International)含有EDTA以避免凝血。样品立即保存在冰上,在30分钟内处理,并在2000离心分离血浆gydF4y2BaggydF4y2Ba在4°C下放置20分钟。等离子体立即在- 80°C冷冻,在多重分析之前只解冻一次。gydF4y2Ba
多元分析gydF4y2Ba
采用多重细胞因子测定法(Bio-Plex Human cytokine 27-Plex Panel;Bio-Rad Laboratories Inc., Hercules, CA)含有以下白细胞介素,趋化因子和生长因子:白细胞介素(IL)-1β、IL-1受体拮抗剂(IL -1 -ra)、IL-2、IL-4、IL-5、IL-6、IL-7、IL-8/CXCL8、IL-9、IL-10、IL-12 (p70)、IL-13、IL-15、IL-17、eotaxin/CXCL11、碱性成纤维细胞生长因子(bFGF)、粒细胞集落刺激因子(G-CSF)、粒细胞巨噬细胞集落刺激因子(GM-CSF)、干扰素(IFN)-γ、干扰素诱导蛋白(IP-10)/CXCL10、单核细胞趋化蛋白(MCP-1)/CCL2、巨噬细胞炎症蛋白(MIP)-1α/CCL3、MIP-1β/CCL4、血小板衍生生长因子- bb (PDGF-BB),激活后调节T细胞表达和分泌(RANTES)/CCL5,肿瘤坏死因子(TNF)和血管内皮生长因子(VEGF)。根据制造商的说明,在多路分析仪(Bio-Rad Laboratories)上分析样品。27种分析物中有6种在超过30%的样品中检测不到,因此被排除进行进一步分析(IL-5、IL-10、IL-15、GM-CSF、VEGF和INF-γ)。有限数量的样品低于最低检出限,在统计分析中,这些样品被给予一个低于检出限的随机数。图中用红线表示27个碱基的正常参考值。gydF4y2Ba1gydF4y2Ba31gydF4y2Ba。gydF4y2Ba
统计分析gydF4y2Ba
非参数检验用于调查两组或多组之间的差异。两组间比较采用Mann-Whitney U检验,三组间比较采用Kruskal-Wallis检验。Friedman’s检验应用于纵向样本,调查从基线,第2-5天和第7-10天的变化。gydF4y2BapgydF4y2Ba当< 0.05时认为值显著。由于研究的探索性,统计分析没有对多重检验进行校正。估计有或无RF患者的受试者工作特征曲线下面积(ROC)。最佳截断值定义为约登指数最高的值。相关性采用Spearman秩相关系数计算。采用SPSS统计软件(Macintosh version 26.0, IBM, Armonk, NY, USA)进行统计分析。gydF4y2Ba
结果gydF4y2Ba
病人的特点gydF4y2Ba
表格gydF4y2Ba1gydF4y2Ba显示了纳入本研究的COVID-19患者的人口学和临床特征(n = 34)。中位年龄为58岁,男性占74%。34例患者中有21例出现P/F < 40 kPa的RF。10例RF患者在ICU接受治疗,其中4例在住院期间死亡。与非RF组相比,RF患者大多为男性(86%),白细胞计数较高,d -二聚体、铁蛋白、c反应蛋白(CRP)和胆红素水平较高。相比之下,首次出现症状和入院之间的中位数天数具有可比性,两组之间在年龄、既往合并症或肾功能(eGFR)方面没有差异。gydF4y2Ba
COVID-19患者呼吸衰竭及ICU患者细胞因子水平升高gydF4y2Ba
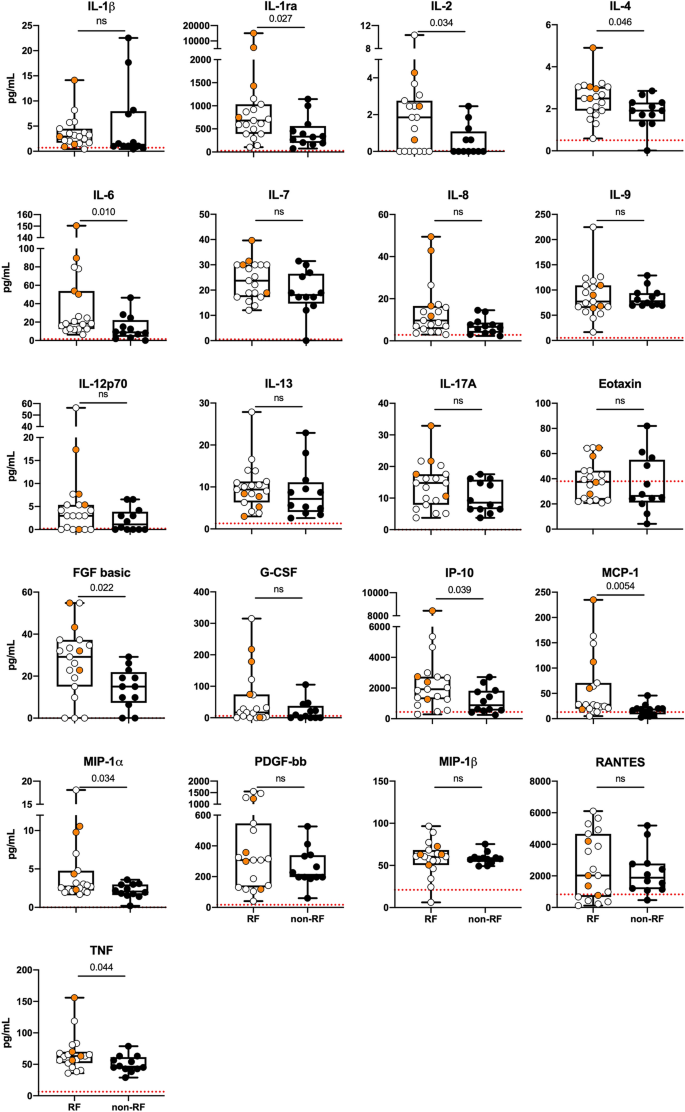
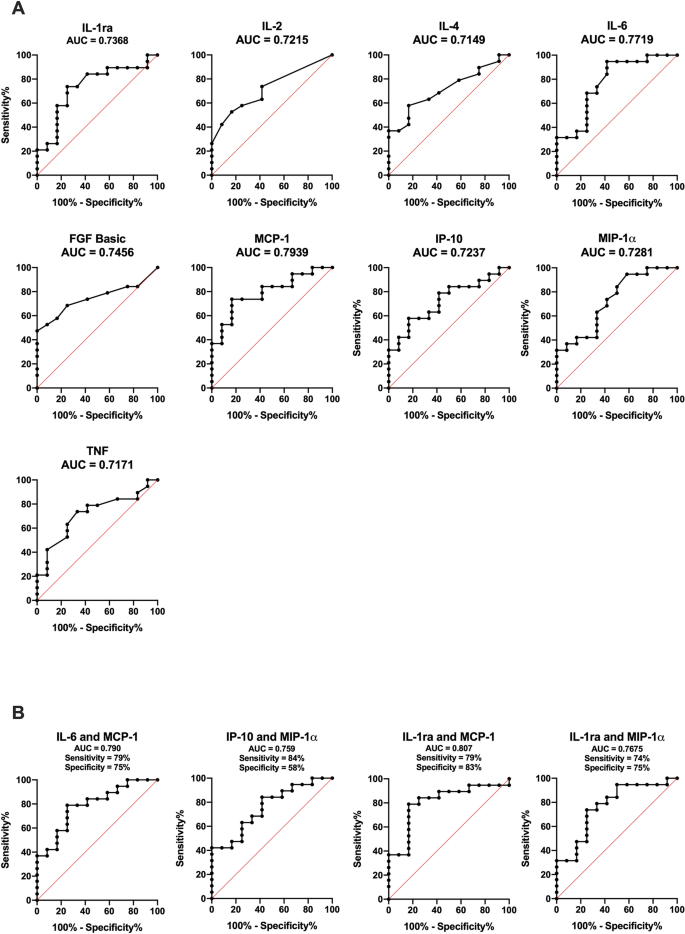
为了研究COVID-19危重患者潜在的免疫反应失调,我们分析了27种细胞因子的血浆水平。所有21种细胞因子均具有可靠的血浆检测水平(见“gydF4y2Ba方法gydF4y2Ba部分),在COVID-19患者中显示的水平高于健康对照组(红线图)。gydF4y2Ba1gydF4y2Ba),数据来自hennoet al。gydF4y2Ba31gydF4y2Ba。入院时,射频组九种介质(IL-1ra、IL-2、IL-4、IL-6、FGF基础、IP-10、MCP-1、MIP-1α和TNF)明显高于非射频组(图2)。gydF4y2Ba1gydF4y2Ba)和IL-6 (0.50;gydF4y2BapgydF4y2Bag-csf (0.55,gydF4y2BapgydF4y2Ba< 0.01), McP-1 (0.45,gydF4y2BapgydF4y2Ba< 0.05), MIP-1α (0.49,gydF4y2BapgydF4y2Ba< 0.05)水平与P/F呈负相关。我们还通过ROC分析探讨了RF与细胞因子水平之间的关系(图2)。gydF4y2Ba2gydF4y2Ba).MCP-1(0.79)和IL-6(0.77)以及MCP-1/IL-6(0.79)和MCP-1/IL-1ra 1(0.81)的组合显示出最大的曲线下面积(AUC),尽管不大。gydF4y2Ba2gydF4y2BaB).细胞因子的最佳临界值(最高约登指数)显示在表中gydF4y2Ba2gydF4y2Ba。IL-6和MCP-1预测RF的计算值分别为10 pg/mL和20 pg/mL。gydF4y2Ba
COVID-19合并呼吸衰竭患者入院时的细胞因子入院时COVID-19患者血浆中有21种细胞因子可检测到。与非RF患者(n = 12)相比,RF患者(n = 19)的IL-1ra、IL-2、IL-4、IL-6、FGF碱性、MCP-1、MIP-1α和TNF水平显著升高。对于3例患者,基线样本不可用,这些被排除在分析集之外。在住院期间死亡的患者(n = 4)用橙色圆圈表示。红线表示hennoø et al的参考值。gydF4y2Ba31gydF4y2Ba。各组间比较采用Mann U Whitney检验,显著性* < 0.05。gydF4y2Ba
呼吸衰竭患者细胞因子的ROC分析。计算受试者工作特征(ROC)曲线,与基线血浆(gydF4y2Ba一个gydF4y2Ba)细胞因子水平及(gydF4y2BaBgydF4y2Ba)结合射频与非射频患者的细胞因子水平,计算敏感性和特异性。ROC曲线下面积gydF4y2BapgydF4y2Ba数值均< 0.05。选择两组间是否存在显著差异的细胞因子进行ROC分析(图2)。gydF4y2Ba1gydF4y2Ba).gydF4y2Ba
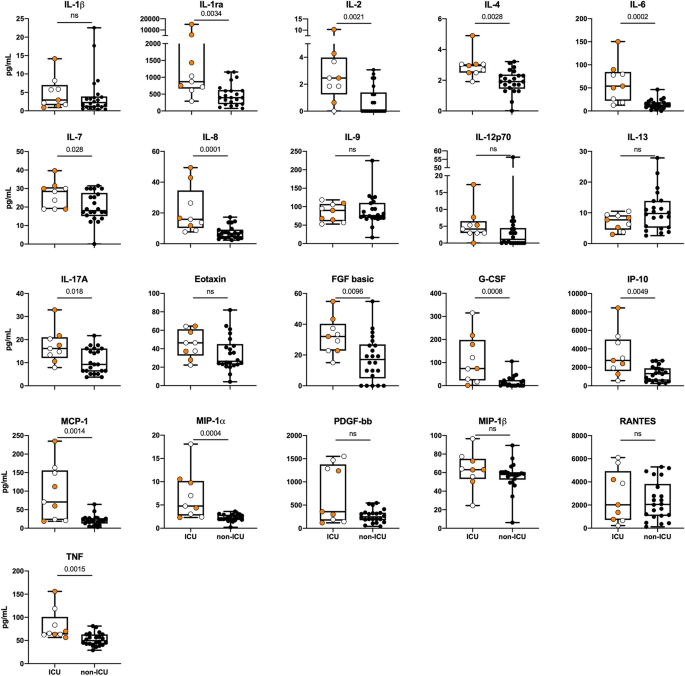
此外,在对ICU患者进行分层时,与普通病房相比,我们发现ICU患者的13种细胞因子(IL-1ra、IL-2、IL-4、IL-6、IL-7、IL-8、IL-17A、FGF基础、G-CSF、IP-10、MCP-1、MIP-1α和TNF)水平明显高于非ICU患者(图2)。gydF4y2Ba3.gydF4y2Ba).gydF4y2Ba
新冠肺炎患者炎症生化及血液学指标与细胞因子水平的关系gydF4y2Ba
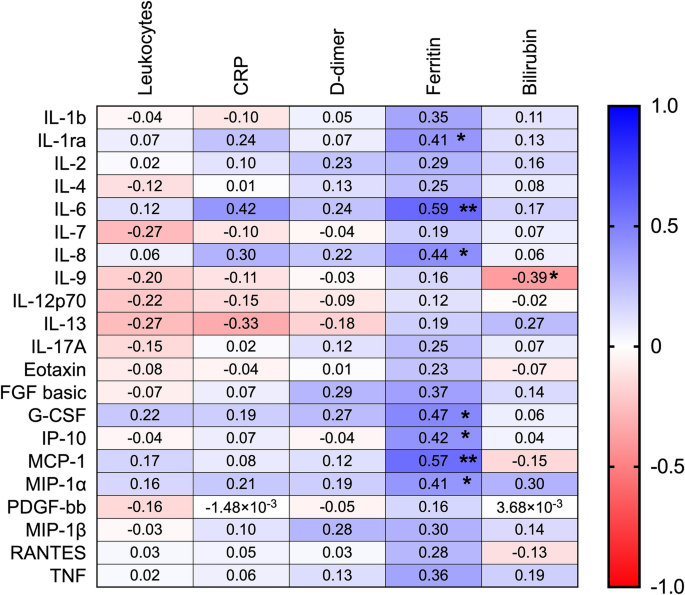
由于几种细胞因子在COVID-19 RF患者中显著升高,我们进一步研究了这些细胞因子是否与炎症的其他生化和血液学标志物相关(图2)。gydF4y2Ba4gydF4y2Ba).IL-1ra、IL-6、IL-8、G-CSF、MCP-1、IP-10、MIP-1α与铁蛋白呈正相关,而细胞因子与白细胞计数、CRP、d -二聚体无相关性。只有IL-9与胆红素呈正相关。gydF4y2Ba
COVID-19患者住院期间细胞因子水平的动态变化gydF4y2Ba
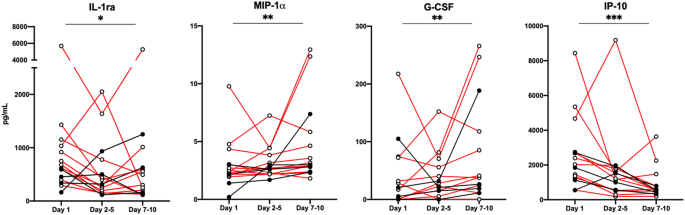
在住院期间的几个时间点分析细胞因子血浆水平,以探讨其在COVID-19中的动态(补充图)gydF4y2BaS1gydF4y2Ba).在15例可获得纵向样本的患者中,3例患者在整个期间在ICU治疗,1例患者在第2-5天转入ICU,另2例患者在第7-10天转入ICU。RF患者基线时升高的10种细胞因子中,只有IL-1ra、MIP-1α、G-CSF和IP-10在随访期间出现显著变化(图2)。gydF4y2Ba5gydF4y2Ba).总体而言,大多数患者的IP-10水平下降,与最后一个时间点的P/F值无关(gydF4y2BapgydF4y2Ba< 0.001)。值得注意的是,在住院期间转至ICU的3名患者中,有2名患者的血浆IL-1ra、MIP-1α、G-CSF和IP-10水平相应升高。gydF4y2Ba
讨论gydF4y2Ba
我们提供了来自挪威COVID-19患者队列的数据,入院时和住院前10天随访的血浆细胞因子水平与疾病严重程度相关,表现为RF和/或需要ICU治疗或外周血高炎症迹象。我们发现,在COVID-19患者的血浆中,促炎细胞因子的广泛网络升高,在严重RF患者中尤其明显,在需要ICU护理的患者中更为明显。IL-6和MCP-1似乎是特别有趣的,因为它们在RF患者中显着升高,与P/F比显着负相关,并且在ROC分析中显示适度,仍然是最大的AUC。因此,我们的数据表明,COVID-19患者的细胞因子网络明显失调,MCP-1和IL-6的水平与RF的程度密切相关。gydF4y2Ba
虽然炎症是一种清除外来病原体的保护过程,但过度的炎症会导致严重的侧支组织损伤。我们发现RF、ICU和高炎症患者的细胞因子水平升高与早期报道的SARS-CoV一致gydF4y2Ba10gydF4y2Ba, SARS-CoV-2gydF4y2Ba13gydF4y2Ba,gydF4y2Ba23gydF4y2Ba,gydF4y2Ba32gydF4y2Ba对于ARDS来说gydF4y2Ba33gydF4y2Ba。细胞因子释放综合征被认为是COVID-19患者发生ARDS和RF的重要原因gydF4y2Ba13gydF4y2Ba,gydF4y2Ba22gydF4y2Ba,gydF4y2Ba23gydF4y2Ba,gydF4y2Ba34gydF4y2Ba。我们证实了这些患者中多种炎症细胞因子水平的增加,如IL-1ra、IL-6、IP-10、G-CSF、MCP-1、MIP-1α和TNF,这些因子在先天免疫激活时迅速释放,对形成适应性免疫反应和诱导T细胞激活很重要gydF4y2Ba35gydF4y2Ba。来自同一队列的数据支持了这一点,该数据显示,预后不良和心脏受累的COVID-19患者的特征是激活和耗尽的T细胞gydF4y2Ba26gydF4y2Ba。这可能反映了RF患者的全身性细胞因子激活,导致COVID-19的免疫病理和肺功能障碍gydF4y2Ba14gydF4y2Ba,gydF4y2Ba15gydF4y2Ba,gydF4y2Ba23gydF4y2Ba。在这些细胞因子中,IL-6和MCP-1与RF一致相关。最近有研究表明,IL-6、IL-1ra、IP-10和MCP-3可以作为COVID-19疾病进展的预测指标gydF4y2Ba32gydF4y2Ba,gydF4y2Ba36gydF4y2Ba,gydF4y2Ba37gydF4y2Ba,gydF4y2Ba38gydF4y2Ba。gydF4y2Ba多项研究表明,高IL-6水平与COVID-19疾病严重程度之间存在联系,表明IL-6参与HLA-DR和淋巴细胞减少的下调,有助于在重症COVID-19中持续出现细胞因子水平gydF4y2Ba11gydF4y2Ba,gydF4y2Ba15gydF4y2Ba。重度sars冠状病毒中MCP-1水平的数据表明,MCP-1的分泌与肺损伤有关gydF4y2Ba10gydF4y2Ba,gydF4y2Ba12gydF4y2Ba,gydF4y2Ba39gydF4y2Ba我们的发现表明,这种巨噬细胞激活趋化因子可能在COVID-19相关RF中起致病作用。在我们的研究中,IL-6预测RF的计算临界值(10 pg/mL)低于联合评估和验证队列研究中的65 pg/mL的预测值gydF4y2Ba37gydF4y2Ba在另一项预测死亡率的研究中(86 pg/mL)gydF4y2Ba40gydF4y2Ba。不同的值可能是由于射频的不同定义和测量。Herold等人gydF4y2Ba。,gydF4y2Ba使用机械通气的需要作为射频的衡量标准gydF4y2Ba37gydF4y2Ba而在我们的研究中,P/F小于40 kPa被定义为RF。这些研究,包括我们的研究,进展为严重疾病的患者数量相对较少,需要更大的队列来验证IL-6对各种临床结果的预测临界值。gydF4y2Ba
除了IL-6和MCP-1外,我们还发现这些细胞因子与IL-1ra和IP-10的组合同样可以作为COVID-19严重程度的预测因子。IL-1ra的循环水平远高于IL-1本身,参与NLRP3炎症小体的激活,并被认为是COVID-19疾病中IL-1活性的可靠标志物gydF4y2Ba41gydF4y2Ba。IP-10是单核细胞/巨噬细胞诱导T细胞活化的重要介质,也被认为在COVID-19发病机制中发挥作用gydF4y2Ba36gydF4y2Ba,gydF4y2Ba42gydF4y2Ba,gydF4y2Ba43gydF4y2Ba。IP-10在sars患者的血液和肺组织中均显著升高gydF4y2Ba44gydF4y2Ba。我们发现,与COVID-19严重程度相关的IP-10水平的显著升高在住院期间下降,这与最近发表的一项研究和之前对SARS的研究一致gydF4y2Ba45gydF4y2Ba。有趣的是,住院期间转入ICU的患者不仅IP-10相应升高,IL-1ra、MIP-1a和G-CSF也相应升高,表明临床状况恶化。gydF4y2Ba
尽管血浆炎症细胞因子是高度异质性的,具有广泛的生物学功能,但它们在几种炎症性疾病的诊断、管理和预后中都是有价值的生物标志物gydF4y2Ba46gydF4y2Ba。我们建议将IL-6和MCP-1添加到COVID-19合并RF患者疾病预测的候选标志物列表中,并进一步探索作为细胞因子拮抗剂免疫治疗的靶点。尽管在COVID-19重症患者中,促炎细胞因子水平似乎有所升高,但细胞因子与临床分期之间的相关性远不一致。早期的报道认为,在严重的COVID-19中观察到较低水平的IL-6,这与真正的细胞因子风暴不一致gydF4y2Ba47gydF4y2Ba,gydF4y2Ba48gydF4y2Ba,gydF4y2Ba49gydF4y2Ba。然而,新的证据表明,IL-6似乎在反映严重COVID-19的细胞因子风暴中发挥了核心作用gydF4y2Ba37gydF4y2Ba,gydF4y2Ba38gydF4y2Ba,gydF4y2Ba50gydF4y2Ba。有趣的是,我们研究中的大多数患者也缺乏一些全身性细胞因子风暴的临床特征,如低血压、毛细血管渗漏综合征和多器官衰竭,这表明真正的细胞因子风暴在COVID-19中仍然相对罕见。最近的研究结果进一步证实了这一点,即COVID-19合并ARDS患者的平均IL-6水平明显低于合并ARDS的细菌性败血症患者gydF4y2Ba51gydF4y2Ba。这表明,只有少数患者将受益于特异性抗细胞因子治疗。因此,准确的患者选择是必要的,因为细胞因子阻滞剂是有不良反应风险的强效药物gydF4y2Ba52gydF4y2Ba,gydF4y2Ba53gydF4y2Ba。然而,表征和预测哪些患者将发展为严重的COVID-19并可能从靶向治疗中受益将是非常重要的。gydF4y2Ba
一些研究表明,IL-6可能预测严重疾病和死亡的风险gydF4y2Ba37gydF4y2Ba,gydF4y2Ba40gydF4y2Ba。IL-6抑制剂的有益作用也在大型观察性研究中得到证实gydF4y2Ba24gydF4y2Ba,gydF4y2Ba54gydF4y2Ba,gydF4y2Ba55gydF4y2Ba。来自精心设计的随机临床试验的数据对于确认有益效果至关重要。临床试验的初步结果(gydF4y2BaNCT04320615gydF4y2Ba)表明IL-6抑制剂治疗可缩短出院时间,但对死亡率和临床状况没有影响gydF4y2Ba56gydF4y2Ba。虽然我们的研究没有足够的患者数量来确定严重程度的生物标志物,但我们的IL-6、IP-10、IL-1ra和RF在COVID-19中的相关性发现为进一步研究它们对RF的预测价值提供了基础。gydF4y2Ba
由于样本量小,本研究存在一些局限性,特别是对于纵向样本,由于后勤方面的挑战,无法在几个患者的所有时间点获得血浆。因此,微小的差异可能无法检测到或可能产生假阳性结果,表明结果和意义应谨慎解释。ROC分析的结果也都是适度的,因此必须谨慎解释临界值和细胞因子预测值。此外,关联不一定反映任何因果关系。最后,从外周血中分离的血浆可能不能完全反映感染组织中发生的免疫反应,更公正的方法将有助于表征高炎症环境,其中一些研究正在出现gydF4y2Ba14gydF4y2Ba,gydF4y2Ba57gydF4y2Ba。gydF4y2Ba
综上所述,我们发现,入住ICU并有炎症生化体征的RF患者细胞因子产生增加,表明高炎症反应,IL-6、MCP-1、IP-10和IL-1ra水平升高与RF有关。特异性预后生物标志物可促进COVID-19危重症患者的快速检测,并有助于制定有针对性的治疗策略,从而改善疾病预后。虽然我们没有发现真正的细胞因子风暴的令人信服的证据,特别是IL-6和MCP-1的组合可以进一步探索作为COVID-19严重感染的潜在生物标志物。gydF4y2Ba
参考文献gydF4y2Ba
医学,j.h.u. o。gydF4y2Ba冠状病毒资源中心gydF4y2Ba。gydF4y2Bahttps://coronavirus.jhu.edu/map.htmlgydF4y2Ba(2020)。gydF4y2Ba
组织,w.h。gydF4y2Ba新型冠状病毒(2019-nCoV)疫情报告1gydF4y2Ba。gydF4y2Bahttps://www.who.int/docs/default-source/coronaviruse/situation-reports/20200121-sitrep-1-2019-ncov.pdfgydF4y2Ba(2020)。gydF4y2Ba
组织,w.h。gydF4y2Ba冠状病毒病(COVID-19) -情况报告115gydF4y2Ba。gydF4y2Bahttps://www.who.int/docs/default-source/coronaviruse/situation-reports/20200514-covid-19-sitrep-115.pdf?sfvrsn=3fce8d3c_6gydF4y2Ba(2020)。gydF4y2Ba
组织,w.h。gydF4y2Ba冠状病毒病(COVID-19)暴发——世卫组织宣布COVID-19疫情为大流行gydF4y2Ba。gydF4y2Bahttp://www.euro.who.int/en/health-topics/health-emergencies/coronavirus-covid-19/news/news/2020/3/who-announces-covid-19-outbreak-a-pandemicgydF4y2Ba(2020)。gydF4y2Ba
朱,N。gydF4y2Baet al。gydF4y2Ba2019年中国肺炎患者的新型冠状病毒。gydF4y2Ba心血管病。j .地中海。gydF4y2Ba382gydF4y2Ba, 727 - 733。gydF4y2Bahttps://doi.org/10.1056/NEJMoa2001017gydF4y2Ba(2020)。gydF4y2Ba
Grein, J。gydF4y2Baet al。gydF4y2Ba对重症Covid-19患者同情使用瑞德西韦。gydF4y2Ba心血管病。j .地中海。gydF4y2Bahttps://doi.org/10.1056/NEJMoa2007016gydF4y2Ba(2020)。gydF4y2Ba
Iannaccone G。gydF4y2Baet al。gydF4y2Ba2019冠状病毒病中的细胞因子风暴:治疗意义gydF4y2BaCardiorenal地中海。gydF4y2Ba10gydF4y2Ba, 277 - 287。gydF4y2Bahttps://doi.org/10.1159/000509483gydF4y2Ba(2020)。gydF4y2Ba
钟军,唐军,叶超,董磊。COVID-19的免疫学:免疫调节是治疗的一种选择吗?gydF4y2Ba柳叶刀RheumatolgydF4y2Ba2gydF4y2Ba, e428-e436。gydF4y2Bahttps://doi.org/10.1016/s2665 - 9913 (20) 30120 - xgydF4y2Ba(2020)。gydF4y2Ba
钱建勇,薛鹏荣,程文超,于春娟,杨鹏程。严重急性呼吸综合征患者细胞因子/趋化因子谱的时间变化与肺受累。gydF4y2Ba呼吸学(维多利亚州卡尔顿)gydF4y2Ba11gydF4y2Ba, 715 - 722。gydF4y2Bahttps://doi.org/10.1111/j.1440-1843.2006.00942.xgydF4y2Ba(2006)。gydF4y2Ba
黄志强。gydF4y2Baet al。gydF4y2Ba血浆炎症因子和趋化因子与严重急性呼吸综合征的关系。gydF4y2Ba中国。Exp Immunol。gydF4y2Ba136gydF4y2Ba, 95 - 103。gydF4y2Bahttps://doi.org/10.1111/j.1365-2249.2004.02415.xgydF4y2Ba(2004)。gydF4y2Ba
Giamarellos-Bourboulis, E. J。gydF4y2Baet al。gydF4y2BaCOVID-19重症呼吸衰竭患者的复杂免疫失调gydF4y2Ba细胞宿主微生物gydF4y2Bahttps://doi.org/10.1016/j.chom.2020.04.009gydF4y2Ba(2020)。gydF4y2Ba
黄,C。gydF4y2Baet al。gydF4y2Ba武汉市新型冠状病毒感染患者临床特征分析gydF4y2Ba《柳叶刀》gydF4y2Ba395gydF4y2Ba, 497 - 506。gydF4y2Bahttps://doi.org/10.1016/s0140 - 6736 (20) 30183 - 5gydF4y2Ba(2020)。gydF4y2Ba
Moore, J. B. & June, C. H.细胞因子释放综合征在重症COVID-19中的应用。gydF4y2Ba科学(纽约,纽约州)gydF4y2Ba368gydF4y2Ba, 473年。gydF4y2Bahttps://doi.org/10.1126/science.abb8925gydF4y2Ba(2020)。gydF4y2Ba
J. T.西姆斯。gydF4y2Baet al。gydF4y2Ba细胞因子风暴的特征反映了COVID-19的高炎性内皮功能障碍。gydF4y2BaJ.过敏临床。Immunol。gydF4y2Bas0091 - 6749gydF4y2Ba(0020), 31242 - 31242。gydF4y2Bahttps://doi.org/10.1016/j.jaci.2020.08.031gydF4y2Ba(2020)。gydF4y2Ba
卢卡斯,C。gydF4y2Baet al。gydF4y2Ba纵向分析揭示了重症COVID-19的免疫失调。gydF4y2Ba自然gydF4y2Ba584gydF4y2Ba, 463 - 469。gydF4y2Bahttps://doi.org/10.1038/s41586-020-2588-ygydF4y2Ba(2020)。gydF4y2Ba
侯,H。gydF4y2Baet al。gydF4y2Ba应用IL-2R/淋巴细胞预测COVID-19患者临床进展。gydF4y2Ba中国。Exp Immunol。gydF4y2Bahttps://doi.org/10.1111/cei.13450gydF4y2Ba(2020)。gydF4y2Ba
Chen, Z. & John Wherry, E.新冠肺炎患者的T细胞反应。gydF4y2BaNat, Rev. immuno1。gydF4y2Ba20.gydF4y2Ba, 529 - 536。gydF4y2Bahttps://doi.org/10.1038/s41577-020-0402-6gydF4y2Ba(2020)。gydF4y2Ba
周,F。gydF4y2Baet al。gydF4y2Ba武汉成人COVID-19住院患者临床病程及死亡危险因素:一项回顾性队列研究gydF4y2Ba《柳叶刀》gydF4y2Ba395gydF4y2Ba, 1054 - 1062。gydF4y2Bahttps://doi.org/10.1016/s0140 - 6736 (20) 30566 - 3gydF4y2Ba(2020)。gydF4y2Ba
La rossame, P。gydF4y2Baet al。gydF4y2Ba成人噬血细胞性淋巴组织细胞增多症的治疗建议。gydF4y2Ba血gydF4y2Ba133gydF4y2Ba, 2465 - 2477。gydF4y2Bahttps://doi.org/10.1182/blood.2018894618gydF4y2Ba(2019)。gydF4y2Ba
英国,j.t.。gydF4y2Baet al。gydF4y2Ba渡过COVID-19风暴:来自血液细胞因子综合征的教训。gydF4y2Ba血液牧师。gydF4y2Bahttps://doi.org/10.1016/j.blre.2020.100707gydF4y2Ba(2020)。gydF4y2Ba
荷兰,r.l.。gydF4y2Baet al。gydF4y2Bacovid -19相关细胞因子风暴综合征的改善:与嵌合抗原受体- t细胞细胞因子释放综合征的相似性gydF4y2BaBr。j . Haematol。gydF4y2Ba190gydF4y2Ba, e150-e154。gydF4y2Bahttps://doi.org/10.1111/bjh.16961gydF4y2Ba(2020)。gydF4y2Ba
叶强,王斌,毛杰。新冠肺炎“细胞因子风暴”的发病机制及治疗。gydF4y2Baj .感染。gydF4y2Bahttps://doi.org/10.1016/j.jinf.2020.03.037gydF4y2Ba(2020)。gydF4y2Ba
梅塔,P。gydF4y2Baet al。gydF4y2BaCOVID-19:考虑细胞因子风暴综合征和免疫抑制。gydF4y2Ba《柳叶刀》gydF4y2Ba395gydF4y2Ba, 1033 - 1034。gydF4y2Bahttps://doi.org/10.1016/s0140 - 6736 (20) 30628 - 0gydF4y2Ba(2020)。gydF4y2Ba
Guaraldi G。gydF4y2Baet al。gydF4y2Ba托珠单抗在重症COVID-19患者中的应用:一项回顾性队列研究gydF4y2Ba柳叶刀Rheumatol。gydF4y2Ba2gydF4y2Ba, e474-e484。gydF4y2Bahttps://doi.org/10.1016/s2665 - 9913 (20) 30173 - 9gydF4y2Ba(2020)。gydF4y2Ba
Hoel, H。gydF4y2Baet al。gydF4y2Ba心脏受累的COVID-19患者肠漏和炎性体激活标志物升高gydF4y2Baj .实习生。地中海。gydF4y2Bahttps://doi.org/10.1111/joim.13178gydF4y2Ba(2020)。gydF4y2Ba
Ueland, T。gydF4y2Baet al。gydF4y2Ba重症COVID-19患者血浆sTIM-3水平升高gydF4y2BaJ.过敏临床。Immunol。gydF4y2Bas0091 - 6749gydF4y2Ba(0020), 31314 - 31312。gydF4y2Bahttps://doi.org/10.1016/j.jaci.2020.09.007gydF4y2Ba(2020)。gydF4y2Ba
霍尔特,j.c.。gydF4y2Baet al。gydF4y2Ba全身补体激活与COVID-19住院患者呼吸衰竭相关gydF4y2BaProc。国家的。学会科学。美国gydF4y2Ba117gydF4y2Ba, 25018 - 25025。gydF4y2Bahttps://doi.org/10.1073/pnas.2010540117gydF4y2Ba(2020)。gydF4y2Ba
Ueland, T。gydF4y2Baet al。gydF4y2BaCOVID-19呼吸衰竭患者循环MMP-9明显早期升高。gydF4y2Baj .感染。gydF4y2Ba81gydF4y2Ba, e41-e43。gydF4y2Bahttps://doi.org/10.1016/j.jinf.2020.06.061gydF4y2Ba(2020)。gydF4y2Ba
拉涅利,v.m.。gydF4y2Baet al。gydF4y2Ba急性呼吸窘迫综合征:柏林定义。gydF4y2Ba《美国医学会杂志》gydF4y2Ba307gydF4y2Ba, 2526 - 2533。gydF4y2Bahttps://doi.org/10.1001/jama.2012.5669gydF4y2Ba(2012)。gydF4y2Ba
人类血液的简单、精确的方程式gydF4y2Ba2gydF4y2Ba分离计算。gydF4y2Baj:。杂志。和。环绕。Exerc。杂志。gydF4y2Ba46gydF4y2Ba, 599 - 602。gydF4y2Bahttps://doi.org/10.1152/jappl.1979.46.3.599gydF4y2Ba(1979)。gydF4y2Ba
亨诺,L. T.。gydF4y2Baet al。gydF4y2Ba血液样品的抗凝、储存时间和温度对27种多重测定细胞因子浓度的影响——确定健康人参考值的后果gydF4y2Ba细胞因子gydF4y2Ba97gydF4y2Ba, 86 - 95。gydF4y2Bahttps://doi.org/10.1016/j.cyto.2017.05.014gydF4y2Ba(2017)。gydF4y2Ba
德尔·瓦莱博士。gydF4y2Baet al。gydF4y2Ba炎症细胞因子特征可预测COVID-19的严重程度和生存率。gydF4y2BaNat,地中海。gydF4y2Ba26gydF4y2Ba, 1636 - 1643。gydF4y2Bahttps://doi.org/10.1038/s41591-020-1051-9gydF4y2Ba(2020)。gydF4y2Ba
帕森斯,体育老师。gydF4y2Baet al。gydF4y2Ba急性肺损伤患者低潮气量通气与血浆细胞因子炎症标志物的关系。gydF4y2Ba暴击。保健医疗。gydF4y2Ba33gydF4y2Ba, 1 - 6。gydF4y2Bahttps://doi.org/10.1097/01.ccm.0000149854.61192.dcgydF4y2Ba(2005) (gydF4y2Ba讨论(230 - 232)gydF4y2Ba).gydF4y2Ba
Chousterman, b.g., swiski, f.k. & Weber, g.f.细胞因子风暴与败血症的发病机制。gydF4y2BaSemin。Immunopathol。gydF4y2Ba39gydF4y2Ba, 517 - 528。gydF4y2Bahttps://doi.org/10.1007/s00281-017-0639-8gydF4y2Ba(2017)。gydF4y2Ba
Mogensen, T. H. & Paludan, S. R.病毒诱导细胞因子产生的分子途径。gydF4y2BaMMBRgydF4y2Ba65gydF4y2Ba, 131 - 150。gydF4y2Bahttps://doi.org/10.1128/MMBR.65.1.131-150.2001gydF4y2Ba(2001)。gydF4y2Ba
杨,Y。gydF4y2Baet al。gydF4y2Ba血浆IP-10和MCP-3水平与疾病严重程度高度相关,可预测COVID-19的进展。gydF4y2BaJ.过敏临床。Immunol。gydF4y2Ba146gydF4y2Ba119 - 127. - e114。gydF4y2Bahttps://doi.org/10.1016/j.jaci.2020.04.027gydF4y2Ba(2020)。gydF4y2Ba
哈罗德,T。gydF4y2Baet al。gydF4y2BaIL-6和CRP水平升高预测COVID-19患者是否需要机械通气。gydF4y2BaJ.过敏临床。Immunol。gydF4y2Ba146gydF4y2Ba128 - 136. - e124。gydF4y2Bahttps://doi.org/10.1016/j.jaci.2020.05.008gydF4y2Ba(2020)。gydF4y2Ba
莱恩,a.g.。gydF4y2Baet al。gydF4y2Ba动态的COVID-19免疫特征包括与不良预后的关联。gydF4y2BaNat,地中海。gydF4y2Ba26gydF4y2Ba, 1623 - 1635。gydF4y2Bahttps://doi.org/10.1038/s41591-020-1038-6gydF4y2Ba(2020)。gydF4y2Ba
b张,c.y。gydF4y2Baet al。gydF4y2Ba严重急性呼吸综合征冠状病毒感染巨噬细胞的细胞因子反应:可能与发病机制相关gydF4y2Baj .性研究。gydF4y2Ba79gydF4y2Ba, 7819 - 7826。gydF4y2Bahttps://doi.org/10.1128/JVI.79.12.7819-7826.2005gydF4y2Ba(2005)。gydF4y2Ba
Laguna-Goya, R。gydF4y2Baet al。gydF4y2Ba基于il -6的COVID-19住院患者死亡风险模型gydF4y2BaJ.过敏临床。Immunol。gydF4y2Ba146gydF4y2Ba799 - 807. - e799。gydF4y2Bahttps://doi.org/10.1016/j.jaci.2020.07.009gydF4y2Ba(2020)。gydF4y2Ba
新型冠状病毒诱导的NLRP3炎性体活化:治疗COVID-19的潜在药物靶点。gydF4y2Ba前面。Immunol。gydF4y2Ba11gydF4y2Ba中文信息学报,1021(2020)。gydF4y2Ba
郑,H.-Y。gydF4y2Baet al。gydF4y2Ba外周血中耗竭水平升高和T细胞功能多样性降低可能预示COVID-19患者的严重进展。gydF4y2Ba细胞。摩尔。Immunol。gydF4y2Bahttps://doi.org/10.1038/s41423-020-0401-3gydF4y2Ba(2020)。gydF4y2Ba
刘,J。gydF4y2Baet al。gydF4y2BaSARS-CoV-2感染患者外周血淋巴细胞反应和细胞因子分布的纵向特征gydF4y2BaEBioMedicinegydF4y2Ba55gydF4y2Ba, 102763年。gydF4y2Bahttps://doi.org/10.1016/j.ebiom.2020.102763gydF4y2Ba(2020)。gydF4y2Ba
江,Y。gydF4y2Baet al。gydF4y2Ba严重急性呼吸综合征的细胞因子/趋化因子谱特征gydF4y2Ba点。j .和。暴击。保健医疗。gydF4y2Ba171gydF4y2Ba, 850 - 857。gydF4y2Bahttps://doi.org/10.1164/rccm.200407-857OCgydF4y2Ba(2005)。gydF4y2Ba
唐n.l.。gydF4y2Baet al。gydF4y2Ba干扰素诱导蛋白-10 (CXCL-10)和其他趋化因子的早期表达增强可预测严重急性呼吸综合征的不良结局。gydF4y2Ba中国。化学。gydF4y2Ba51gydF4y2Ba, 2333 - 2340。gydF4y2Bahttps://doi.org/10.1373/clinchem.2005.054460gydF4y2Ba(2005)。gydF4y2Ba
Gruys, E., Toussaint, M. J., Niewold, T. A.和Koopmans, S. J.急性期反应和急性期蛋白。gydF4y2Ba浙江大学学报(自然科学版);BgydF4y2Ba6gydF4y2Ba, 1045 - 1056。gydF4y2Bahttps://doi.org/10.1631/jzus.2005.B1045gydF4y2Ba(2005)。gydF4y2Ba
抗covid - 19免疫反应的多个方面。gydF4y2BaJ.医学实验。gydF4y2Bahttps://doi.org/10.1084/jem.20200678gydF4y2Ba(2020)。gydF4y2Ba
陈丽英,霍兰,R. L.,斯图卡,S.,惠林,C. L.和Sekhon, M. S.面对争议:白细胞介素-6和COVID-19细胞因子风暴综合征。gydF4y2Ba欧元。和。J。gydF4y2Ba56gydF4y2Ba, 2003006。gydF4y2Bahttps://doi.org/10.1183/13993003.03006-2020gydF4y2Ba(2020)。gydF4y2Ba
Sinha, P., Matthay, M. a .和Calfee, C. S.“细胞因子风暴”与COVID-19相关吗?gydF4y2BaJAMA实习生。地中海。gydF4y2Bahttps://doi.org/10.1001/jamainternmed.2020.3313gydF4y2Ba(2020)。gydF4y2Ba
Kang, S., Tanaka, T., Narazaki, M.和Kishimoto, T.靶向白细胞介素6信号的临床研究。gydF4y2Ba免疫力gydF4y2Ba50gydF4y2Ba, 1007 - 1023。gydF4y2Bahttps://doi.org/10.1016/j.immuni.2019.03.026gydF4y2Ba(2019)。gydF4y2Ba
Kox, M, Waalders, n.j.b, Kooistra, E. J, Gerretsen, J. & Pickkers, P.新冠肺炎危重患者细胞因子水平。gydF4y2Ba《美国医学会杂志》gydF4y2Ba324gydF4y2Ba, 1565 - 1567。gydF4y2Bahttps://doi.org/10.1001/jama.2020.17052gydF4y2Ba(2020)。gydF4y2Ba
Ritchie, a.i.和Singanayagam, a .免疫抑制治疗COVID-19高发炎症:双刃剑?gydF4y2Ba《柳叶刀》gydF4y2Ba395gydF4y2Ba, 1111年。gydF4y2Bahttps://doi.org/10.1016/s0140 - 6736 (20) 30691 - 7gydF4y2Ba(2020)。gydF4y2Ba
张勇,钟毅,潘磊,董军。用IL-6抑制剂治疗2019年新型冠状病毒(COVID-19):我们已经走了这么远了吗?gydF4y2Ba药物。其他。gydF4y2Ba14gydF4y2Ba, 100 - 102。gydF4y2Bahttps://doi.org/10.5582/ddt.2020.03006gydF4y2Ba(2020)。gydF4y2Ba
萨默斯,e.c。gydF4y2Baet al。gydF4y2Ba托珠单抗治疗新冠肺炎机械通气患者gydF4y2Ba中国。感染。说。gydF4y2Bahttps://doi.org/10.1093/cid/ciaa954gydF4y2Ba(2020)。gydF4y2Ba
Price, C。gydF4y2Baet al。gydF4y2Ba托珠单抗治疗2019年冠状病毒病住院患者的细胞因子释放综合征:生存和临床结果gydF4y2Ba胸部gydF4y2Ba158gydF4y2Ba, 1397 - 1408。gydF4y2Bahttps://doi.org/10.1016/j.chest.2020.06.006gydF4y2Ba(2020)。gydF4y2Ba
玫瑰花,我。gydF4y2Baet al。gydF4y2Ba托珠单抗在COVID-19肺炎住院患者中的应用gydF4y2BamedRxivgydF4y2Ba, 2020.2008.2027.20183442。gydF4y2Bahttps://doi.org/10.1101/2020.08.27.20183442gydF4y2Ba(2020)。gydF4y2Ba
泊斯德,P。gydF4y2Baet al。gydF4y2Ba宿主病毒感染图揭示了COVID-19重症患者的特征。gydF4y2Ba细胞gydF4y2Ba181gydF4y2Ba1475 - 1488. - e1412。gydF4y2Bahttps://doi.org/10.1016/j.cell.2020.05.006gydF4y2Ba(2020)。gydF4y2Ba
致谢gydF4y2Ba
Deps实验室和临床病房的工作人员。在奥斯陆大学医院、ullevatal和Drammen医院的传染病科工作,包括病人、血液取样和生物库处理。gydF4y2Ba
资金gydF4y2Ba
该项目获得了挪威研究委员会(RCN 312780)的私人资助,以及乔恩·斯蒂芬森·冯·特克纳(Jon Stephenson von Tetzchner)拥有的Vivaldi Invest a /S的私人捐赠。gydF4y2Ba
作者信息gydF4y2Ba
作者及单位gydF4y2Ba
贡献gydF4y2Ba
p.a.、j.c.h.、a.m.d.r.、T.E.M.和T.U.提出并设计了这项研究。a.l., S.D.和F.M.贡献了知识内容和设计。L.H.和A.M.D.R.在各自的医院建立了临床队列。cs和sp进行了多重分析。m。j。j和e。e。c做了统计分析。m.j.j., E.E.C, k.t., A.R.H.和A.M.D.R.解释了数据并起草了论文。j.c.h. S.P.和L.G.S.建立了ISARIC数据库。a.r.h., k.t., e.e.c., s.j., m.j.j., s.n., a.m.d.r., h.o., t.b.e., r.g., A.H.和L.H.纳入患者,收集数据,并获得生物库患者样本。所有作者都严格审查了手稿中重要的知识内容,并最终批准了将要出版的版本。所有作者同意对工作的各个方面负责,以确保与工作任何部分的准确性或完整性相关的问题得到适当的调查和解决。gydF4y2Ba
相应的作者gydF4y2Ba
道德声明gydF4y2Ba
相互竞争的利益gydF4y2Ba
TEM是Ra制药公司生产补体抑制剂的医疗顾问。所有其他作者声明没有竞争利益。gydF4y2Ba
额外的信息gydF4y2Ba
出版商的注意gydF4y2Ba
b施普林格《自然》杂志对已出版的地图和机构的管辖权要求保持中立。gydF4y2Ba
补充信息gydF4y2Ba
权利和权限gydF4y2Ba
开放获取gydF4y2Ba本文遵循知识共享署名4.0国际许可协议,该协议允许以任何媒介或格式使用、共享、改编、分发和复制,只要您适当地注明原作者和来源,提供知识共享许可协议的链接,并注明是否进行了更改。本文中的图像或其他第三方材料包含在文章的知识共享许可协议中,除非在材料的署名中另有说明。如果材料未包含在文章的知识共享许可中,并且您的预期用途不被法律法规允许或超过允许的用途,您将需要直接获得版权所有者的许可。如欲查阅本许可证副本,请浏览gydF4y2Bahttp://creativecommons.org/licenses/by/4.0/gydF4y2Ba。gydF4y2Ba
关于本文gydF4y2Ba
引用本文gydF4y2Ba
Jøntvedt Jørgensen, M, Holter, j.c., Christensen, E.E.gydF4y2Baet al。gydF4y2Ba白细胞介素-6和巨噬细胞化学引诱蛋白-1升高与COVID-19患者呼吸衰竭有关。gydF4y2BaSci代表gydF4y2Ba10gydF4y2Ba中文信息学报,21697(2020)。https://doi.org/10.1038/s41598-020-78710-7gydF4y2Ba
收到了gydF4y2Ba:gydF4y2Ba
接受gydF4y2Ba:gydF4y2Ba
发表gydF4y2Ba:gydF4y2Ba
DOIgydF4y2Ba:gydF4y2Bahttps://doi.org/10.1038/s41598-020-78710-7gydF4y2Ba
这篇文章是由gydF4y2Ba
大脑对COVID-19的反应:脑脊液蛋白质组、RNA和炎症分析gydF4y2Ba
神经炎症杂志gydF4y2Ba(2023)gydF4y2Ba
新冠肺炎患者乙酰胆碱/α7nAChR抗炎通路的调控gydF4y2Ba
科学报告gydF4y2Ba(2021)gydF4y2Ba
重症COVID-19患者血液抗原提呈细胞单细胞RNA测序揭示抗病毒免疫多过程缺陷gydF4y2Ba
自然细胞生物学gydF4y2Ba(2021)gydF4y2Ba
通过对SARS-CoV-2感染引起的长期症状患者的前瞻性多模式评估来完善“长covid”gydF4y2Ba
传染病及治疗gydF4y2Ba(2021)gydF4y2Ba
评论gydF4y2Ba
通过提交评论,您同意遵守我们的gydF4y2Ba条款gydF4y2Ba和gydF4y2Ba社区指导原则gydF4y2Ba。如果你发现一些滥用或不符合我们的条款或指导方针,请标记为不适当。gydF4y2Ba