文摘
有一个缺乏研究调查的影响长期使用类固醇激素共存条件下冠状病毒疾病患者2019 (COVID-19)。此外,信息的影响慢性肝病(CLD) COVID-19结果是不断发展的。我们的研究旨在调查住院患者的结果COVID-19长期糖皮质激素对共存的条件,同时寻求此类患者CLD的历史之间的比较结果来分析对死亡率的影响。我们进行了回顾性的图表总结在10-hospital网络识别患者长期糖皮质激素(强的松≥5毫克剂量或同等剂量的类固醇,持续时间为30天或更多)住院COVID-19从3月1日,2020年6月30日,2020年。这些符合入选标准的患者,患者被分成组根据他们CLD的历史。研究的主要结果调查住院患者的结果CLD的历史和共病情况需要长期使用皮质类固醇。次要结果寻求进一步调查死亡率的危险因素在我们的研究样本。综述了837年的图表。139例患者符合入选标准的34个病人CLD的历史。统计分析表明没有区别在重症监护病房住院时间,但增加入学率CLD组(41.2% vs 23.8%)。 No statistically significant difference was seen in between the CLD and non-CLD groups in term of complication rates and 28-day mortality. However, chronic corticosteroids patients were found to have higher rates of ICU admission and overall 28-day and ICU mortality in comparison to patients who were not on chronic corticosteroids prior to COVID-19 hospitalization. The larger contributor to COVID-19 severity was likely chronic corticosteroid use rather than CLD and thus chronic corticosteroid use should be limited throughout the COVID-19 pandemic especially in patients with additional speculated risk factors for COVID-19 such as CLD.
介绍
2019年12月,第一种情况下冠状病毒病2019年(COVID-19)被确认来自其爆发中心在武汉,中国1。出现后,有限的信息是可用的,除了信息外推等前冠状病毒疾病暴发严重急性呼吸窘迫综合征(SARS)和中东呼吸窘迫综合征(即)。这一知识差距促使健壮的研究导致了更好的对风险因素的理解有限,适当治疗,COVID-19的发病率和死亡率。在早期,患者并存状况包括糖尿病、慢性肺部疾病、心血管疾病、高血压和癌症高危被贴上COVID-19发展严重2。最近的数据表明慢性肝病(CLD)之间的联系,包括那些没有肝硬化,在COVID-19较高的发病率和死亡率3,4,5。
此外,大流行开始时,世界卫生组织(WHO)建议的使用糖皮质激素的设置COVID-19除非所需治疗共存的条件6。这个建议是基于缺乏数据的使用糖皮质激素在COVID-19以前记录糟糕的结果在之前的病毒爆发6,7。从那时起,糖皮质激素的研究都取得了可喜的成果,展示了一个潜在的作用,有利于使用皮质类固醇,专门为短期使用地塞米松,严重和危重COVID-19病人8。不幸的是,仍然缺乏数据和缺乏回顾性和前瞻性研究的结果COVID-19患者需要长期使用皮质类固醇的并存状况。(9)我们的研究旨在调查患者的住院治疗结果CLD的历史和共病情况需要长期使用皮质类固醇。我们的次要目的是调查死亡率的危险因素在我们的研究样本。
方法
研究设计
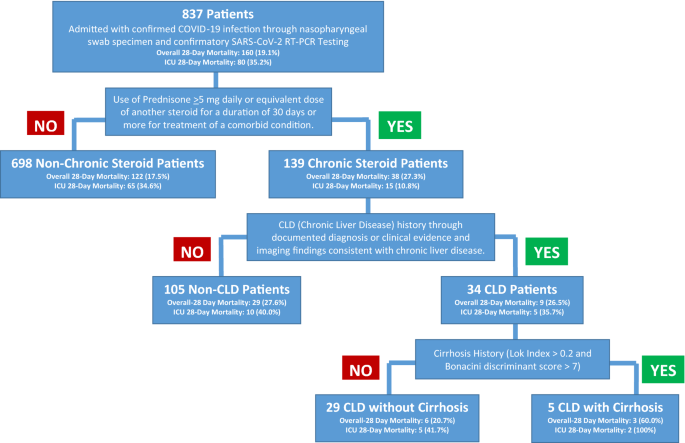
我们内部进行了回顾性的图表总结10医院网络位于宾夕法尼亚州东部。本研究通过圣卢克的大学健康网络(SLUHN)机构审查委员会(IRD) 00002757 (IRB)联邦政府广泛保障(澳洲公平工作委员会00003557)从办公室为人类研究保护(OHRP)。知情同意的IRB授予的豁免和健康保险流通与责任法案授权和方法都是按照他们的指导方针和规定完成。我们回顾了所有患者阳性COVID-19鼻咽拭子标本和确认SARS-CoV-2反向transcriptase-polymerase连锁反应(rt - pcr)检测从3月1日,2020年到2020年6月30日(无花果。1)。入选标准包括住院病人COVID-19阳性,也长期糖皮质激素(强的松≥5毫克剂量或同等剂量的类固醇,持续时间30天或更多)的共存疾病。符合入选标准的人,那些CLD的识别。患者分为基于他们的历史CLD (CLD集团)或没有CLD (non-CLD组)的历史。CLD集团随后分为那些有或没有肝硬化进行统计分析。排除标准包括COVID-19检测呈阴性的患者和COVID-19短课程皮质类固醇或COVID-19治疗的患者门诊。
数据收集
创建标准化的数据收集表单数据检索的电子健康记录(EHR)系统。数据收集并存状况等基线人口统计数据和特点,包括CLD的历史。额外的收集的信息包括病人的古典COVID-19症状(发烧、咳嗽和气短),实验室值一天承认,COVID-19和治疗管理。关于病人的并发症,急救护理的结果,和28天死亡率也收集。
伴随疾病评估
CLD的记录和肝硬化患者确认。病人没有携带诊断,但临床证据(欣快的肝功能测试和积极的病毒性肝炎血清学)和影像学表现符合肝脏疾病(肝脂肪变性、结节状态和内部回声)包含在这一组。为每个患者诊断或慢性肝病的证据,我们计算洛克指数和Bonacini判别分数来检查是否满足标准肝硬化(洛克指数> 0.2和Bonacini判别得分> 7)。对于每个病人,共病与Charlson发病率指数收集相关条件适当预测患者的10年死亡率。然而,考虑到本研究旨在分析CLD和non-CLD患者之间的临床结果,修改Charlson发病率指数(移动)是利用和排除肝脏疾病风险计算。1 - 2被认为是低风险的移动预测10年期道德。3 - 4被认为是中等风险的移动。大于4的移动被认为是高危因素。
统计分析
连续和分类变量都记录在图表的数据。提出了连续变量平均值±标准偏差,而分类变量表示为n (%)。为了确定CLD的结果之间的统计学意义和non-CLD集团连续变量比较使用费舍尔的确切的测试和卡方分析。当比较连续变量,量身定制的学习任务是利用比较的方法。计算p值< 0.05的被认为是具有统计学意义。此外,比值比(或)计算每个变量允许全面的比较。当数据分析之间有无肝硬化,样本量太小创建统计分析比较。
伦理批准和同意参与
伦理批准获得机构审查委员会(IRB)在开始研究之前。不同意参与拍摄或需要(IRB)批准的本质和基础研究是回顾性的对病人图表。
同意出版
不适用。
结果
图表与COVID-19证实感染的837例患者承认了和139符合入选标准(图。1)。总的来说,病人需要长期糖皮质激素的原因包括哮喘和慢性阻塞性肺病(n = 70;50.3%)、过敏或相关条件(n = 27, 19.4%)、风湿性疾病(n = 9;6.5%),炎症性肠病(IBD) (n = 3;2.2%),其他原因(n = 30;21.6%)(表1)。non-CLD组病人的平均年龄是77岁(范围19 - 97岁)和70年(范围50 - 90年)CLD的病人组中。多数病人在两组老人(65岁以上)和白种人。大部分患者(69.8%),两组有一个移动的“大于4表明样本包括高危人群。人口统计学没有显著差异或并发症两组之间(表1)。住院期间也没有组间显著延迟,但更高比例的病人CLD组(41.2% vs 23.8%)获准进入重症监护室(ICU)的差异接近意义(p= 0.05)。
当比较经典的COVID-19表现症状,组间没有明显统计学差异(表2)。承认实验室值不同但是CLD组显著降低血小板(174.2数以千计/ uL诗句22.44万/ uL),钠(135.1更易/ L和137.4更易/ L)和白蛋白(2.8 g / dL诗句3.1 g / dL)水平和总胆红素水平较高(0.9 mg / dL诗句0.5 mg / dL)(表2)。CLD病人也有更高的血清AST (176.6 U / L和41.5 U / L),血清ALT (81.1 U / L和38.1 U / L),碱性磷酸酶(109.7 U / L和88.7 U / L),凝血酶原时间(24.1节15.1年代),原降钙素(9.5 ng / mL和0.9 ng / mL)水平比非CLD集团,然而这些值未达到统计上的显著水平。
当看着总体住院治疗的结果,患者中所占的比例显著高于CLD组需要额外的治疗高剂量类固醇(67.6% vs 45.7%)(表3)。更高比例的CLD患者还发现需要血管加压的支持和补充氧气(包括鼻导管(NC)、中期流数控NC)和高流和/或机械通风。抗生素和羟氯喹也给大CLD的病人比那些没有CLD的分数。医院的患者更高比例的复杂CLD患者继发感染的发展(包括呼吸道和泌尿道的感染),呼吸窘迫综合征(ARDS),心律失常、急性肾损伤(AKI),但病人没有CLD之间的差异不显著。
当病人的急救护理管理要求入住ICU(表3),一个更高的分数CLD组的病人需要额外的皮质类固醇治疗,升压,抗生素和机械通气支持,但没有统计学意义的差异。继发感染、急性心脏损伤是没有CLD,心律失常的患者中更为常见,ARDS CLD组和阿基发达更频繁。尽管所有的差异没有达到统计学意义。入住ICU之间的持续时间(p= 0.74),机械通气(p= 0.31)和开始大剂量类固醇治疗患者短CLD但不显著(表3)。然而,病人non-CLD组仍在机械通气更长时间(p= 0.003)和ICU停留长度较长(p= 0.02)都是重要的。住院诊断为肝硬化患者的数据也进行了分析和对CLD组内无肝硬化患者相比,但是由于显著低的肝硬化病人样本(n = 5)没有明确的结论,从分析(表4)。
没有重大影响的历史CLD的死亡率(n = 139,p= 0.89)(表5)。完成non-CLD集团风险因素分析表明,在老年患者(年龄≥65岁及以上)(或6.2,95%可信区间1.4 - -28.3,p= 0.01)和养老院居民(或3.7,95%可信区间1.5 - -8.9,p= 0.005)是重要的风险因素与死亡率相关。另外,氧气支持的要求和/或升压和心律失常的发展,ARDS或阿基主要危险因素与死亡率之间没有CLD的病人。CLD队列中,只有更高的疾病反映在一个移动的“> 4(或13.2,95%可信区间0.7 - -251.0,p= 0.03),继发感染的发展(或14.2,95%可信区间1.5 - -132.7,p= 0.02)和阿基(或6.2,95%可信区间1.1 - -36.7,p= 0.05)有显著联系病人住院期间死亡。
大多数病人死于两组(CLD) 58.6% non-CLD vs 66.7%接受高剂量类固醇(表5)。相比之下,少数幸存的non-CLD病人(40.8%)接受了同样的治疗。在48 non-CLD病人入院后高剂量类固醇,85.5%(41/48)有氧气需求高于基线的36.5%(15/48)死亡。此外,18.8%(9/48)需要机械通气的44.4%(4/48)死亡。
收集的数据也比较入住ICU和28天死亡率对慢性患者糖皮质激素与那些没有。服用慢性糖皮质激素的患者有26.9%的ICU入学率在ICU的死亡率为34.6%。慢性类固醇皮质激素的患者也有类似的28.1%的ICU住院率但ICU死亡率降低10.8%。然而,整个28天死亡率高于那些在慢性皮质类固醇(26.5%)比那些没有(17.5%)。
讨论
我们的单网络,回顾性研究了COVID-19之间的关系和长期使用皮质类固醇,特别是在CLD患者。我们组包括139患者34例CLD组和105 non-CLD组。两组包括一个高危群体基于移动和患者相似的人口统计和并发症。统计分析表明没有区别在重症监护病房住院时间,但增加入学率CLD组。整体在住院,CLD组的比例明显增大需要额外的高剂量皮质类固醇。然而,没有统计上显著的差异在CLD和non-CLD组并发症发生率和死亡率总体28天。在完成我们的研究中,CLD组的死亡率的重要预测因子包括:一个移动的得分大于4的继发感染和发展COVID-19的设置。
我们的研究的独特之处在于,它专门研究识别长期使用皮质类固醇的影响在COVID-19流行的时代。虽然恢复试验和额外的随机对照研究了地塞米松和其他糖皮质激素的使用COVID-19治疗,研究调查的影响长期使用类固醇激素共存条件COVID-19病人仍然有限8。在这项研究中,所有符合入选标准的患者都是在慢性皮质类固醇治疗前COVID-19诊断。然而,28天死亡率和ICU住院率也收集剩余的患者排除在审判。结果发现整体28天死亡率更高的患者慢性皮质类固醇(27.3%)相比,那些没有(排除病人;17.5%)数据进一步当比较不同ICU住院率和死亡率。组间可比性入住ICU的率(28.1% vs 26.9%)然而,ICU的死亡率显著不同(34.6% vs 10.8)。给予更高的整体28天死亡率长期类固醇组,这种差异可以很可能导致慢性失代偿性类固醇组患者数量的增加和改变code-status之前能获得ICU的护理水平。
不幸的是,避免糖皮质激素在很多情况下往往不是一个选项的影响做进一步调查其使用势在必行。在胃肠疾病领域,皮质类固醇通常是表示在炎症性肠病(IBD)的情况下和自身免疫性条件往往作为推荐的一线治疗9。较大的研究之一是监测下的冠状病毒流行病学研究排除(SECURE-IBD)分析看着众多变量包括免疫抑制剂治疗之间的关系和COVID-19 IBD患者的临床过程10。本研究报告了525例来自33个不同国家的37个病人(7.0%)接受口头/肠外皮质类固醇。最终,病人服用系统性皮质激素有较高的入住ICU(16%)、呼吸机使用(14%),和/或死亡(11%)。总的来说,年龄(> 70岁),增加了许多并发症,皮质类固醇使用是唯一的变量与贫穷相关的结果。相比105年non-CLD患者长期糖皮质激素在我们的研究中,平均年龄为73.9岁,25(23.8%)需要入住ICU, 11(10.5%)需要呼吸机使用,和29例(27.6%)死亡。因此,SECURE-IBD分析的结果与我们的研究大体观察皮质类固醇的使用,建议不良结果相关慢性糖皮质激素,因此建议不被使用,除非临床必需的。
我们的研究有两方面的结果,他们进一步确定糖皮质激素尤其是CLD病人的影响。研究已经完成,以帮助确定是否肝病COVID-19应该被视为一个风险因素。目前,美国疾病控制中心承认COVID-19 CLD的风险可能增加患者的严重。一个大型多中心研究在美国发表调查结果的预测因子的COVID-19慢性肝病患者11。这项研究涉及867 CLD患者是迄今为止最大的群体包括那些与酒精性肝病(ALD)失代偿肝硬化和肝细胞癌(HCC)。他们的数据显示,48.9%的病人需要补充氧气(vs 70.5%在我们的研究中,23%的人承认ICU(在我们的示例vs 41.2%),和14.0%的全因死亡率(在我们的示例vs 26.5%)。本研究最终得出结论,基线ALD,失代偿肝硬化,肝和肝癌都是特定的预测因素导致道德而增加年龄、糖尿病、高血压、慢性阻塞性肺病,和吸烟史也是重要的因素。
这些完成的研究外,它可以进一步推测,慢性肝病患者,需要等皮质类固醇治疗自身免疫性肝炎或肝移植患者理论上可以COVID-19严重感染的风险更高。只有小案例系列已经进行这个子集的病人和数据仍然有限9。欧洲肝脏和小肠移植协会(ELITA)建立了一个注册表监控COVID-19患者肝脏移植手术12,13。免疫抑制与糖皮质激素并不显式地看着他们的研究表明,老年人和更遥远的肝移植患者的死亡风险增加。我们的研究显示比较结果相比CLD vs non-CLD组患者慢性皮质类固醇上的所有人。患者被认为当比较的差异长期糖皮质激素诗句那些没有。因此在我们的研究中,更大的因素COVID-19严重程度可能是长期使用皮质类固醇,而不是慢性肝脏疾病的证据。鉴于肝病COVID-19猜测风险因素,特别关注和护理应该提供这些患者,特别是那些还需要长期使用皮质类固醇。
然而,我们的研究不是没有错,并拥有任何回顾性分析的局限性。首先,识别病人的并发症是决定基于单个图审查和要求适当的文档的准确性。此外,大多数样本包括老年人、疗养院的病人。许多这样的病人提供先进的症状或疾病,由治疗协议,进化成为我们理解COVID-19扩大。因此,一些额外的高剂量皮质类固醇治疗的患者,患者早期的大流行。最后,关于CLD和肝硬化组患者中,样本容量小的考虑到我们的研究仅限于只包括患者慢性糖皮质激素。这个小样本大小使它难以实现统计学意义。尽管有这些缺点,我们研究的优势在于它是迄今为止最大的群体广泛关注长期使用类固醇激素共存的条件。此外,该研究是第一次在我们检查患者的子集CLD疾病和慢性糖皮质激素在这些患者的影响。是,这是一个飞行员,我们的研究需要一个更大、更健壮的研究来证明我们的指控并确认完成长期糖皮质激素和不良COVID-19结果之间的因果关系在持续的大流行。
结论
总之,长期使用糖皮质激素患者可能发生的风险增加COVID-19的不良结果。供应商应确保谨慎使用皮质类固醇和最低有效剂量时正在进行的大流行期间绝对必要。患者需要长期使用类固醇,尤其是CLD病人,特别是那些需要使用皮质类固醇,应优先教育重要性接种疫苗由于他们入住ICU的风险增加,并发症和死亡率的设置COVID-19感染。
数据可用性
和/或使用的数据集分析在当前研究可从相应的作者以合理的要求。
引用
祖茂堂,z . Y。et al。冠状病毒疾病2019 (COVID-19):从中国视角。放射学296年(2)E15-E25。https://doi.org/10.1148/radiol.2020200490(2020)。
王,X。et al。共病慢性疾病和急性器官损伤与疾病严重程度和死亡率有关COVID-19病人:系统性回顾和荟萃分析。研究2020年,2402961。https://doi.org/10.34133/2020/2402961(2020)。
太阳,J。,Aghemo, A., Forner, A. & Valenti, L. COVID-19 and liver disease.肝脏Int。https://doi.org/10.1111/liv.14470(2020)。
辛格s &汗,A .冠状病毒疾病的临床特点和结果患者慢性肝脏疾病的2019在美国:一项多中心研究网络研究。胃肠病学159年,768 - 771 (2020)。
月亮,a . M。et al。高死亡率SARS-CoV-2感染患者存在慢性肝病和肝硬化:初步结果从一个国际注册表。j .乙醇。73年,705 - 708 (2020)。
罗素,c, D。,Millar, J. E. & Baillie, J. K. Clinical evidence does not support corticosteroid treatment for 2019-nCoV lung injury.《柳叶刀》395年(10223),473 - 475 (2020)。
赖,C . C。,Shih, T. P., Ko, W. C., Tang, H. J. & Hsueh, P. R. Severe acute respiratory syndrome coronavirus 2 (SARS-CoV-2) and coronavirus disease-2019 (COVID-19): The epidemic and the challenges.Int J Antimicrob代理55(3),105924年。https://doi.org/10.1016/j.ijantimicag.2020.105924(2020)。
组TR。地塞米松住院患者Covid-19-preliminary报告。心血管病。j .地中海。https://doi.org/10.1056/NEJMoa2021436(2020)。
Boettler, T。et al。COVID-19对肝病患者的护理:EASL-ESCMID意见书后6个月的大流行。JHEP代表2(5),100169年。https://doi.org/10.1016/j.jhepr.2020.100169(2020)。
布伦纳,e . J。et al。糖皮质激素,但不是TNF拮抗剂,与患者的不良COVID-19结果炎性肠道疾病:结果从一个国际注册表。胃肠病学159年(2),481 - 491 (2020)。
金,D。et al。预测的结果在慢性肝病患者COVID-19:我们多中心研究。中国。杂志。乙醇。19(7),1469 - 1479 (2020)。
瑞塔,l·S。et al。在肝移植受者COVID-19:初步数据从ELITA / ELTR注册表。柳叶刀杂志。Hepatologyl。5(8),724 - 725 (2020)。
韦伯,g . J。,月亮,a . M。,Barnes, E., Barritt, A. S. & Marjot, T. Determining risk factors for mortality in liver transplant patients with COVID-19.柳叶刀杂志。乙醇。5(7),643 - 644 (2020)。
作者信息
作者和联系
贡献
上半叶:Interpretation/analysis of data, draft and substantive revision of manuscript, approval the submitted version of manuscript. B.S.: Acquisition of data, draft of manuscript, approval the submitted version of manuscript. S.R.: Acquisition of data, draft of manuscript, approval the submitted version of manuscript. Y.S.: Interpretation/analysis of data, approval the submitted version of manuscript. A.M.: Conception of study, substantive revision of manuscript, approval the submitted version of manuscript. All the above author agree to be personally accountable for the author's own contributions and to ensure that questions related to the accuracy or integrity of any part of the work.
相应的作者
道德声明
相互竞争的利益
作者宣称没有利益冲突。
额外的信息
出版商的注意
施普林格自然保持中立在发表关于司法主权地图和所属机构。
权利和权限
开放获取本文是基于知识共享署名4.0国际许可,允许使用、共享、适应、分布和繁殖在任何媒介或格式,只要你给予适当的信贷原始作者(年代)和来源,提供一个链接到创作共用许可证,并指出如果变化。本文中的图片或其他第三方材料都包含在本文的创作共用许可证,除非另有说明在一个信用额度的材料。如果材料不包括在本文的创作共用许可证和用途是不允许按法定规定或超过允许的使用,您将需要获得直接从版权所有者的许可。查看本许可证的副本,访问http://creativecommons.org/licenses/by/4.0/。
关于这篇文章
引用这篇文章
利,H。,Shupp B。,Rollins, S.et al。比较的影响慢性皮质类固醇治疗对重症监护结果COVID-19患者,没有慢性肝脏疾病的历史。Sci代表1119245 (2021)。https://doi.org/10.1038/s41598 - 021 - 98778 - z
收到了:
接受:
发表:
DOI:https://doi.org/10.1038/s41598 - 021 - 98778 - z