摘要
本研究的目的是确定孕妇孕前身体质量指数(BMI)与5岁时儿童多动症-注意力不集中症状(HIS)之间的关系,包括早产儿和足月出生的儿童,并确定这种关系是否随胎龄而变化。在ELFE队列中出生≥33周的10898名参与者和EPIPAGE 2队列中出生在23 - 34周的2646名儿童中,评估了母亲孕前BMI和后代HIS。收集纳入时母亲报告的孕前体重(kg)和测量身高(m),并用于BMI (kg/m)分类2).在5岁左右使用优势和困难问卷对儿童HIS进行评估。EPIPAGE 2使用Logistic回归估计ELFE队列HIS评分高(≥90百分位)的比值比(OR)和广义估计方程来解释多胞胎的非独立性。作为阴性对照,父亲BMI也被认为是敏感性分析的兴趣暴露。ELFE中,孕妇孕前肥胖和超重与5岁儿童HIS相关(肥胖调整OR [aOR]为1.27 [1.06,1.53];超重aOR 1.16[1.00, 1.36])和孕前肥胖与EPIPAGE 2早产儿HIS评分高相关(aOR 1.48[1.06, 2.08])。在ELFE中,相关性的大小随着胎龄的降低而增加(相互作用)p= 0.02)。孕妇孕前BMI高与5岁足月和早产儿童HIS得分高的可能性更大相关。
简介
尽管孕妇在孕前和孕期的高体重指数(BMI)会给母亲和孩子带来不良后果,但在全球范围内,孕期超重和肥胖率仍在持续上升,据估计,在一些国家,10年的变化超过90%1.这引起了越来越多的关注,因为怀孕前高BMI与许多产科并发症有关,包括:妊娠糖尿病、先兆子痫、先天性异常和死产2.孕妇孕前肥胖还会对后代造成一些长期的不良影响,如肥胖、心血管疾病和2型糖尿病的风险增加3..孕妇孕前BMI过高还与儿童的神经发育和精神障碍有关,如注意力缺陷多动障碍(ADHD)、认知障碍、自闭症谱系障碍、焦虑、抑郁、精神分裂症和饮食障碍4.多动症是儿童时期最常见的神经发育障碍之一,会对儿童及其家庭产生长期的负面影响5.患有多动症的儿童教育和职业素养较低,心理健康状况较差6,7.家庭承受着这种状况的压力,注意力缺陷多动障碍导致婚姻功能障碍6.这些症状也经常持续到成年,其中一半以上的儿童有其他共病情况6,使得ADHD的潜在病因成为一个重要的调查途径。
动物模型支持母亲肥胖和后代多动症之间的因果关系8.对足月出生儿童的几项大型队列研究也同样观察到孕妇孕前高BMI与多动症或多动症-注意力不集中症状(HIS)之间的关联,这通常可以在临床环境之外准确地估计多动症的诊断9.在之前的一项针对法国普通人群足月出生儿童的队列研究中,我们也报道了母亲孕前肥胖与3至8岁儿童的高HIS评分轨迹之间的关联10.即使在调整了许多因素后,如母亲的生活方式、儿童保育、孩子的睡眠习惯和家庭刺激,这种联系仍然很牢固。然而,早产儿童中母亲肥胖与HIS之间的关系很少被探讨。据我们所知,只有一项研究局限于极度早产(< 28周)的儿童11尽管早产儿童患HIS/ADHD的风险已经增加12神经发育缺陷的风险似乎随着胎龄的降低而逐步增加13.与足月出生的儿童相比,早产儿的婴儿死亡率、新生儿发病率和许多神经发育缺陷的风险也更高13这种情况会持续到成年,成为长期残疾,并影响他们的教育成就和收入14.由于孕妇肥胖是一种慢性低度炎症的状态,而炎症已被证明对发育中的大脑有不利影响4,15,早产儿可能比足月出生的婴儿在功能和免疫上都更不成熟,他们可能对母亲肥胖引发的伤害更敏感,这是由于他们在子宫内和出生后都可能暴露在加剧或失调的炎症状态下16.鉴于产妇肥胖也是早产的一个主要危险因素17由于这一人群已经非常脆弱,因此必须确定和了解可改变的风险因素的后果,例如孕妇孕前肥胖,这些因素可能影响健康的分娩和儿童。
因此,本研究的主要目的是确定孕妇孕前BMI高是否与早产儿和足月婴儿多动症症状相关。其次,我们的目的是确定这种关联是否与胎龄有关。
方法
研究人群
ELFE
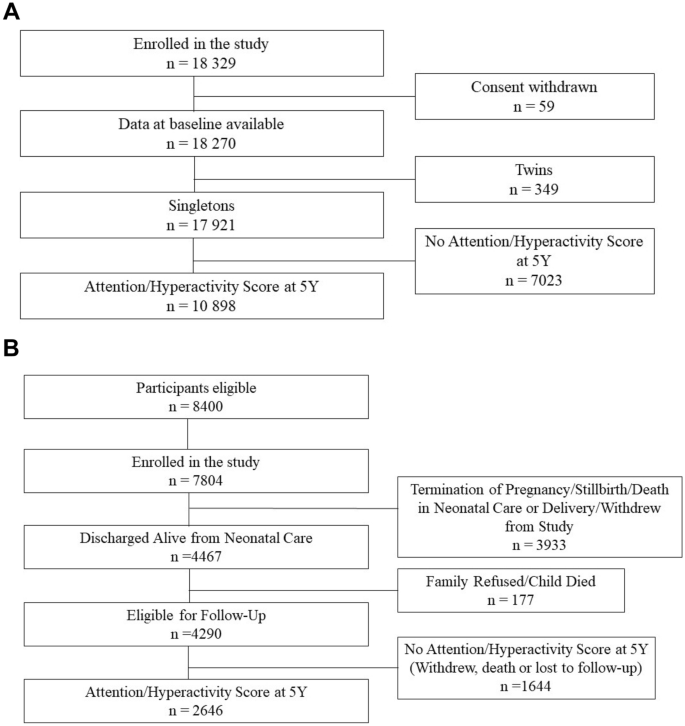
2011年启动了ELFE队列(法国儿童期纵向研究),以研究从出生到整个生命历程中儿童健康、发展和社会化的决定因素18.研究人员从法国各大城市随机挑选的320个产科单位招募了一出生就同意参与的儿童。这次招募历时25天,分四期进行。资格标准包括:出生≥33周,母亲≥18岁,并且在未来3年内没有离开法国大都市的计划。信息和同意文件以法语、英语、阿拉伯语和土耳其语提供,并在入组时获得父母或母亲的书面知情同意。如果在登记时不在场,父亲被告知他有权拒绝参加。
总共有18040名母亲同意参加ELFE,并生下了18329名婴儿(图2)。1A).对于59名妇女,根据她的要求撤回了基线数据,初步研究人群为18,270名儿童。数据来自对父母一方或双方的电话采访、网络或纸质问卷。
Epipage 2
EPIPAGE 2是一项以人群为基础的大型法国早产儿队列研究,旨在研究早产儿的短期和长期结果、早产的决定因素,并研究医疗护理和实践的变化对早产儿的影响19.在法国26个大区中,有25个地区的所有产妇在怀孕22至34周之间的活产婴儿、死产婴儿和终止妊娠(TOP)符合条件。招募期因胎龄组而异(极早产[孕22-26周],极早产[孕27-31周],中度早产[孕32-34周]),较小胎龄组招募期较长。在2011年3月至2011年12月期间,7804名参与者被招募到EPIPAGE 2。1B).共有4467名婴儿从新生儿护理中活着出院,177名随后退出(家庭拒绝或儿童死亡),总共有4290名婴儿符合随访条件。
在出生和新生儿期,数据从医疗记录中提取。随访信息通过家长、医生填写的问卷和地区考试中心的健康状况和发展评估来收集。
暴露评估
关于孕妇孕前身高和体重的信息是从医疗记录(EPIPAGE 2)中提取的,或在分娩时由调查技术人员通过面对面访谈收集的(ELFE)。孕妇孕前BMI (kg/m2)随后根据世界卫生组织的分类进行了分类:体重不足(< 18.5)、体重正常(18.5 - 24.9)、超重(25.0-29.9)和肥胖(≥30)。
结果评估
在5.5岁时使用优势和困难问卷(SDQ)对HIS进行评估。在ELFE中,问卷是通过与其中一位父母(通常是母亲)的电话采访进行的,而在EPIPAGE 2中,父母通过自我填写的问卷进行了回答。SDQ是检测儿童问题行为和情绪的有效工具20..它包括5个领域(多动症-注意力不集中、情绪症状、行为问题、同伴问题和亲社会行为),每个领域由5个项目组成,回答范围从“不正确(0分)”到“有点正确(1分)”到“非常正确(2分)”。每个域的结果分数范围从0到10。收集了ELFE中11247名儿童和EPIPAGE 2中2646名儿童的HIS数据。ELFE得分≥90百分位被认为是“高”,对应于7分。这个分界点既符合传统的SDQ阈值(它预测独立诊断的精神障碍的可能性大大增加),也符合法国特有的“异常”阈值。20.,21.在EPIPAGE 2中使用了相同的阈值。
协变量
基线时,收集的协变量包括母亲和父亲:年龄、出生国家、教育水平、就业状况、居住地区、家庭收入和同居状况。收集或计算的与怀孕相关的因素有:孕单位,胎次,孕前叶酸摄入量/ 0 - 12周/ > 12周(仅ELFE),孕前叶酸补充(EPIPAGE 2),妊娠体重增加(ELFE), 1型或2型糖尿病病史,妊娠糖尿病,妊娠高血压,先兆子痫,孕前或孕中任何精神疾病,分娩方式,早产原因(EPIPAGE 2),胎龄,出生体重,与产妇生活方式有关的变量:怀孕期间吸烟、怀孕期间饮酒(ELFE)、怀孕期间饮食质量(孕妇遵守国家营养指南的得分;ELFE)22和怀孕期间的体力活动(得分=代谢当量(METS))活动×时间(小时)× 7(天);ELFE)。产后2个月(ELFE)或出院时(EPIPAGE 2)收集有关当前父亲的人体测量数据(身高、体重)的信息。在ELFE中,问题是针对父亲的,但如果父亲没有回答,则可以由母亲回答。在EPIPAGE 2中,问题是针对母亲的。最后,与儿童相关的变量包括:性别、母乳喂养时间、从出生到5岁的育儿时间、2岁的睡眠时间、2岁的入睡困难、2年的每日屏幕时间(ELFE)以及Home - sf(家庭环境观察测量简表)评分,这是对儿童家中刺激的质量和数量的测量235.5岁(EPIPAGE 2)。
统计分析
缺失的数据
在完整的ELFE队列中(n = 18329),出生至5.5岁期间数据缺失的范围为0.3 - 46.3%(补充表)S1a), EPIPAGE 2中缺失数据为0 ~ 65% (n = 4467)(补充表S1b).采用链式方程多重imputation对缺失数据进行归因,在ELFE中生成45个归因数据集,在EPIPAGE 2中生成65个归因数据集。多重imputation采用上述所有变量,分类变量采用判别函数法,定量变量采用预测均值匹配法。为了验证估算的数据集,将每个估算的平均值和频率与原始数据集进行比较,以确定它们是否存在显著差异24.估算数据集与原始数据集没有显著差异(结果未显示).
权重
在排除了ELFE中基线数据无法估算的数据(n = 59)后,使用逆概率加权(IPW)来衰减ELFE和EPIPAGE 2中由于磨损造成的偏差。模型适合5年随访前与辍学率相关的基线数据(p< 0.20)。在ELFE中,使用逻辑回归模型,而在EPIPAGE 2中,广义估计方程(GEE)模型允许我们考虑到大量的多胞胎。从这些模型中计算出稳定权重,随后应用于进一步的分析。一般来说,非法国出生、社会经济地位较低、母亲有更多健康问题或生活方式不健康的年轻父母更有可能出现自然减员(补充表)S2).
数据分析
在ELFE中,我们排除了少数双胞胎(n = 349)和那些在5.5岁时缺少HIS数据的人(n = 7023),最终研究人群包括10,898名儿童(图8)。1A)。EPIPAGE 2的最终研究人群为2646名儿童,排除了5.5岁时没有HIS数据的儿童(图2)。1B).对两个种群进行描述性分析,以描述特征的总体分布。在EPIPAGE 2中,对描述性统计数据进行加权,以考虑招聘计划。采用方差分析或chi比较HIS评分低、高(≥90百分位)参与者的特征2适当地进行测试。由于孕前bmi高与围产期死亡风险大相关25,我们还在EPIPAGE 2人群中进行了协变量与生命状态(终止妊娠;死胎;产房死亡;新生儿死亡;活着出院),以更好地了解这一弱势人群的竞争风险。
广泛的文献回顾允许识别潜在的混杂因素。我们在EPIPAGE 2的ELFE和GEE模型中进行了逻辑回归,以解释多胞胎的非独立性。对所有潜在的混杂因素进行单变量模型,并考虑将与高HIS评分相关的因素纳入多变量模型(p< 0.20)。根据文献,如果变量被认为是必要的,或者如果它们改变BMI类别的beta系数超过10%,则变量将保留在多元模型中。我们测试了与性别、妊娠体重增加(仅ELFE)、妊娠糖尿病、高血压和胎龄的相互作用。所有统计分析均在SAS 9.4 (SAS Institute Inc, Cary, NC)上进行。
敏感性分析
敏感性分析进行:(1)仅使用完整的案例来评估我们的发现相对于由于缺失数据而导致的选择偏差的稳健性;(2)采用连续HIS评分;(3)调整父亲BMI,将其作为未测量的家族或遗传混杂的阴性对照;(4)由于妊娠增重在母体肥胖与儿童神经发育关系中的作用尚不明确,另外还需调整妊娠增重(仅ELFE);(5)检测与性别、孕重增加和胎龄的相互作用(连续);(6)在ELFE和EPIPAGE 2模型中使用相同的调节因子(并排除潜在的调节因子或中介因子)。
伦理批准
ELFE和EPIPAGE 2都获得了法国国家信息与自由委员会(CNIL)、卫生领域材料研究信息处理咨询委员会(CCTIRS)和保护人民委员会(CPP)的数据收集伦理批准。
结果
描述性的
ELFE研究人群的描述性特征总结于表中1.HIS分数越高的孩子,母亲年龄越小,受教育程度、收入越低,也更有可能没有孩子。孩子HIS得分较高的父母更有可能肥胖或体重不足,母亲在怀孕期间更有可能吸烟、有精神障碍,饮食不太健康。HIS分数较高的儿童更有可能由父母照顾,而不是在托儿中心照顾,2岁时入睡更困难,2岁时屏幕时间更长,在评估时略显年轻。
表格2通过HIS评分显示EPIPAGE 2研究人群的描述性特征。HIS分数越高的儿童父母年龄越小,在非常和中度早产的儿童中,这些母亲更有可能来自较低的SES阶层,孩子更有可能是男性。高HIS的早产儿更有可能是来自法国的母亲,她们的BMI更高,焦虑症状更多,怀孕期间吸烟的可能性更小。HIS评分≥7的极早产儿出生时体重也较低,母乳喂养时间较短,5.5岁时家庭环境刺激性较低,2岁时夜醒更频繁。
EPIPAGE 2中母亲BMI的生命状况
怀孕前肥胖的母亲在重要状态类别中代表过多:死产,死于产房和死于新生儿(补充表)S3).至于死胎和新生儿死亡,怀孕前体重不足的女性也更普遍。
母亲的BMI和后代的多动症症状
在ELFE的双变量logistic回归中,母亲孕前肥胖、超重和体重不足与孩子5岁时HIS评分高的几率显著相关(未调整优势比[OR] 1.42 [95% CI 1.19, 1.69];或1.28 [1.10,1.49];或1.27 [1.03,1.56];分别为肥胖,超重和体重不足)(表3.).对混杂因素进行调整后,母亲肥胖与高后代HIS评分之间的关系略有减弱(调整后OR [aOR] 1.27[1.06, 1.53]),母亲超重与高后代HIS评分之间的关系减弱到具有统计学意义的阈值(aOR 1.16[1.00, 1.36])。调整后,产妇体重不足不再有统计学意义(aOR 1.14[0.92, 1.41])。
在EPIPAGE 2的单因素分析中,母亲肥胖与HIS高评分的几率增加相关(OR 1.39[1.02, 1.89]),而超重和体重不足则无关。调整协变量后,相关性的大小略有增强(aOR 1.48[1.06, 2.08])(表3.).
敏感性分析
完整的案例分析
在ELFE的完整病例分析中,我们观察到孕妇孕前肥胖与HIS评分高的超重之间存在类似的关系,尽管在量级上有所增强。包括10,640名参与者的单变量模型发现,与估算和加权数据集的估计值具有可比性(补充表)S4a).在对混杂因素进行调整后,优势比减弱,但仍与7185名儿童的高HIS评分显著相关。EPIPAGE 2的单因素完整病例分析包括2465名参与者(补充表S4b).母亲孕前肥胖与后代HIS得分高的几率增加1.5倍相关。在对协变量进行调整后,总体减少到1232,估计值衰减到1.4倍。
线性回归分析
在调整后的ELFE线性模型中,孕前肥胖和超重作为连续变量与HIS评分密切相关(p肥胖母亲< 0.001;p超重母亲< 0.001)(补充表S5).孕前体重不足与后代5岁时HIS评分无相关性(p= 0.35)。在EPIPAGE 2的调整线性模型中,只有母亲肥胖与较高的HIS评分相关(p< 0.001)。
父亲的身体质量指数
在ELFE中,当父亲BMI与母亲BMI一起加入模型时,虽然母亲肥胖与后代HIS的关系没有改变(aOR 1.24[1.02, 1.49]),但父亲肥胖与后代HIS的关系也显著相关,其大小相似(aOR 1.30[1.02, 1.64])(图5)。2).在EPIPAGE 2中,当模型调整了父亲BMI (aOR 1.53[1.04, 2.24]),父亲肥胖与HIS症状无相关性(aOR 1.08[0.70, 1.27])时,母亲肥胖与高HIS评分之间的相关性没有显著变化。
5.5岁ELFE儿童高多动症-注意力不集中症状评分(≥7)的校正比值比(n = 10,898;黑点)和EPIPAGE 2队列(n = 2646;灰色的点)。一个调整因素包括产妇出生年龄、产妇教育程度、家庭收入(ELFE)、家庭社会经济类别(EPIPAGE 2)、胎次、性别、怀孕期间心理问题(ELFE)、焦虑症状(EPIPAGE 2)、单胎妊娠(EPIPAGE 2)、产妇怀孕期间体力活动(ELFE)、产妇怀孕期间健康饮食评分(ELFE)、产妇怀孕期间饮酒(ELFE)、产妇怀孕期间吸烟、评估时儿童年龄、胎龄、母乳喂养、2岁时早产儿保育原因(EPIPAGE 2)、2岁时屏幕时间(ELFE)、HOME评分(EPIPAGE 2)、2岁时入睡困难(ELFE)和2岁时频繁夜间醒来(EPIPAGE 2)。b缺失的协变量使用IPW进行估算和加权。
妊娠体重增加的调节和相互作用
妊娠体重增加的额外调整并没有显著改变母亲肥胖或超重与ELFE高HIS评分之间的比值比。ELFE观察到胎龄与母体BMI之间有显著的相互作用(p= 0.02),但EPIPAGE 2 (p= 0.77)。在ELFE中,我们观察到孕妇孕前肥胖和高HIS评分与胎龄降低之间存在更强的相关性(图2)。3.).如果母亲肥胖,早产儿(32-37周)的高HIS评分的几率增加2.3倍(aOR 2.29[0.83, 6.33]),而37 - 39.9周出生的儿童高HIS评分的几率增加1.4倍(aOR 1.36[1.04, 1.77]),足月出生的儿童(≥40周)如果母亲肥胖,高HIS评分的几率没有显著增加(aOR 1.18[0.90, 1.56])。测试的其他相互作用均不显著(p> 0.20)。
ELFE (n = 10,898)和EPIPAGE 2 (n = 2646)队列研究中5岁儿童孕龄孕妇孕前肥胖和高过动-注意力不集中症状评分(≥7)的调整比值比。一个调整因素包括产妇出生年龄、产妇教育程度、家庭收入(ELFE)、家庭社会经济类别(EPIPAGE 2)、胎次、性别、怀孕期间心理问题(ELFE)、焦虑症状(EPIPAGE 2)、单胎妊娠(EPIPAGE 2)、产妇怀孕期间体力活动(ELFE)、产妇怀孕期间健康饮食评分(ELFE)、产妇怀孕期间饮酒(ELFE)、产妇怀孕期间吸烟、评估时儿童年龄、胎龄、母乳喂养、2岁时早产儿保育原因(EPIPAGE 2)、2岁时屏幕时间(ELFE)、HOME评分(EPIPAGE 2)、2岁时入睡困难(ELFE)和2岁时频繁夜间醒来(EPIPAGE 2)。b缺失的协变量使用IPW进行估算和加权。
类似的调整因素
在ELFE和EPIPAGE 2中使用相同的调整因子并没有改变我们对完全调整模型的估计(补充表S6).
讨论
母亲孕前肥胖与5.5岁时后代较高的HIS分数相关。这种关联的程度似乎因胎龄而异,对早产儿童的影响更为明显。这是第一个在早产儿大队列中检验这种相关性并比较胎龄组之间相关性的研究。在调整了父亲的体重指数、母亲的生活方式变量和以前大多数研究无法解释的产后环境特征因素后,这一趋势仍然存在。
我们的结果与先前的研究一致,这些研究报道了HIS与母亲肥胖或肥胖和超重之间的关系9.我们之前在法国EDEN队列研究中也报道了母亲肥胖与儿童3 - 8岁HIS轨迹之间的正相关10.ELFE和EPIPAGE 2的相关性大小略小于EDEN,在EDEN中,我们观察到高HIS评分轨迹与母亲肥胖的几率几乎增加了两倍。总体而言,荟萃分析表明,母体孕前BMI高与儿童ADHD/HIS相关9.然而,一些研究并没有观察到高母亲BMI和儿童ADHD或HIS之间的联系26,27,28在其他情况下,这种关联在评估类型或评估者之间并不强大11,29,30..据我们所知,这是第一项调查母亲肥胖和HIS之间的联系是否延伸到非常、中度和晚期早产儿,并比较了一系列胎龄的程度,包括足月出生的婴儿和早产儿。在一项关于极早产儿(出生< 28周)的研究中,van der Burg等人发现,与孕前BMI正常的母亲相比,孕前肥胖母亲所生的10岁婴儿的父母报告(而非教师报告)HIS的几率增加了2倍以上11.这项研究在其考虑的潜在混杂因素方面受到严重限制,可能样本量小也起了作用(n < 200)。不幸的是,我们没有足够的28周前出生的婴儿来进行分层分析,我们的结果不能直接与本研究进行比较。
在考虑足月出生的兄弟姐妹的研究中,当将研究人群作为一个整体考虑时,观察到正相关,但在家庭层面的分析中,这种关系被削弱为零31,32,这表明在许多其他研究中观察到的整体关联可能是未测量的家族混杂造成的。在这种情况下,父亲BMI是一个有价值的负对照,因为父亲BMI和孩子HIS之间的关联可能表明来自家庭生活方式、遗传或共同暴露的偏见,而不是母亲BMI的直接宫内影响。事实上,一些社会因素与子女多动症有关,如经济困难、社会住房使用权和单亲身份,这些因素可能通过父母参与和逆境风险等中介作用33.然而,与兄弟姐妹研究相反,几乎所有调整了父亲BMI的研究都没有发现后代HIS和父亲BMI之间的任何关联27,34,35,36包括我们自己在EPIPAGE 2或EDEN队列中的结果10.只有Mikkelson等人观察到父亲肥胖与孩子HIS之间的联系,并观察到当父母都超重或肥胖时,孩子的行为困难最大,这表明共同的家庭环境或遗传对HIS的发展有一定的影响37.我们观察到ELFE与父亲BMI相关的事实表明,在本研究人群中,我们不能将HIS增加的影响单纯归因于宫内机制。最近的一项研究进行了孟德尔随机化分析,以检验怀孕期间母亲BMI与后代HIS之间因果关系的假设38.作者观察到,在对BMI和ADHD多基因风险评分进行调整后,母亲BMI和后代HIS之间的正相关仍然存在,尽管略有减弱。这与产前暴露于母体高BMI可能通过共享遗传因素和宫内机制影响后代HIS风险的假设是一致的。
关于母亲孕前高BMI和后代多动症之间的关系,有几种可能的生物学机制理论。肥胖是一种慢性炎症状态,与正常体重的女性相比,肥胖女性具有更高水平的促炎因子4,39.促炎细胞因子与胎盘中的氧化应激和炎症、细胞因子表达的改变以及胎儿大脑基因表达的变化有关4.出生时(脐带血)或5岁时横断面的一些细胞因子水平也与儿童的行为问题有关40,41,42.在一项针对5岁法国儿童的横断面研究中,Barbosa等人发现低水平的细胞因子C-C基序趋化因子配体(CCL)2,负责单核细胞募集到炎症部位43,与较高的HIS分数相关41.然而,脐带血细胞因子与儿童5岁时的HIS评分无关40.另一方面,在之前提到的一项对极早产婴儿(< 28周)的随访研究中,van der Burg等人发现,超重或肥胖母亲的后代更有可能在出生后不久出现促炎细胞因子浓度增加,但仅限于因母体或胎儿指征而出生的婴儿,而不是自发早产的婴儿44.由于与早期自然分娩相关的妊娠障碍比导致母体或胎儿指征早产的疾病更有可能具有炎症特征,他们得出的结论是,与自然指征相关的炎症可能会掩盖母体肥胖的作用。
由于肥胖女性体内瘦素和瘦素抵抗水平的增加,胎儿激素或激素环境的改变也可能改变行为发育4.母体的高瘦素水平与胎盘、脐带和胎儿的高瘦素水平相关4.瘦素被认为在胎儿大脑发育中起作用,特别是行为调节45.在一项日本队列研究中,Minatoya等人观察到孕妇孕前肥胖与高总行为问题之间存在正相关46.在后来的研究中,他们意外地发现了脐带血瘦素增加与HIS SDQ评分下降之间的显著关联47.瘦素水平和多动症之间的关系还需要进一步的研究,因为瘦素已被证明在种族之间有很大的差异,这可以解释在日本队列中观察到的令人惊讶的结果48.
然而,孕妇孕前肥胖的影响可能与单一代谢产物无关,而是对整个孕妇代谢组的影响。Girchenko等人发现43种代谢物与怀孕早期BMI显著相关49.这一情况与12岁以下儿童发生任何精神和行为障碍的风险较高以及共病障碍增加的风险较高显著相关49.中介分析表明,高达60%的母亲BMI对后代心理健康的影响可归因于代谢组学特征49.需要进一步的中介分析来证实这种潜在的间接途径。
我们的研究有几个局限性。由于两个队列都是观察性的,有可能存在未测量的混杂。我们也无法在两个队列中精确调整相同的因素,这可能是我们估计的一些差异的原因。在ELFE中,孕前体重依赖于产妇分娩时的自我报告,可能会导致一些测量误差。然而,已发现孕妇自我报告的体重与临床评估的孕前体重高度相关50.此外,怀孕前体重更有可能被漏报,因此会降低而不是夸大我们的估计51.多动症的症状依赖于父母的报告,而不是临床诊断。这些分数可能反映了因评估者、种族、性别或社会经济因素而异的偏见,但对母国出生国的调整产生了类似的结果,并且出生国和SDQ分数之间的相互作用不显著。SDQ也被发现是一个有效和可靠的工具,我们使用法国特定的阈值作为可能的临床诊断评分20.,21.最后,由于新生儿死亡的竞争风险,我们观察到早产儿的HIS症状的风险可能比真实的风险小。孕前BMI高与围产期死亡风险高相关25在EPIPAGE 2中,描述性分析支持这一现象。通过对活产和5年存活率的调节,在早产儿中,母亲肥胖和后代HIS之间的联系可能被扭曲和减弱52.
这是关于孕妇孕前BMI对早产儿和足月婴儿HIS症状发展影响的首次大型研究。其他研究优势包括两项大型全国性队列研究的纵向随访。使用多重imputation和逆概率加权,我们能够提高效率,减少因缺失数据和随访损失而产生的偏差。这也是为数不多的对重要混杂因素(如母亲饮食、体育活动、饮酒、儿童睡眠模式和家庭刺激)有可用数据的研究之一。我们还获得了父亲BMI的数据,使我们可以将其作为阴性对照。
结论
孕妇孕前肥胖与5岁左右的早产儿和足月儿童出现高多动症-注意力不集中症状的几率增加有关。这种关联的程度似乎随着胎龄的降低而增加。父亲的BMI也与孩子的ELFE HIS评分相关,这表明并非所有观察到的影响都可以完全归因于母亲肥胖导致的宫内计划。鉴于怀孕期间肥胖的比例越来越大,未来的研究应集中于阐明可能的生物学机制,如炎症和瘦素信号。应加强努力,确保育龄妇女体重健康,并应使保健提供者认识到肥胖妇女的后代患多动症的风险可能增加,以便更及时地对这种疾病进行管理。
数据可用性
在目前的研究过程中产生和分析的数据集是不公开的,由于隐私法律由国家信息委员会libertés(yann padova)。在获得ELFE和EPIPAGE 2科学委员会的许可后,任何公共或私人研究团队都可以获得匿名数据。如欲索取有关ELFE的资料,可透过以下网址:https://pandora-elfe.inserm.fr/public/index.php.有关epipage2的资料要求,可透过电邮accesdonnees.epipage@inserm.fr提出,并使用资料查阅网站(网址:https://epipage2.inserm.fr/index.php/en/related-research/265-data-access-and-questionnaires.
参考文献
陈超,徐霞,闫艳。基于面板数据模型的全球孕妇超重和肥胖负担估算。《公共科学图书馆•综合》13, e0202183(2018)。
Leddy, m.a., Power, m.l. & Schulkin, J.母体肥胖对母体和胎儿健康的影响。启。。Gynecol。1, 170-178(2008)。
戈弗雷,k.m.。et al。母体肥胖对后代长期健康的影响。《柳叶刀糖尿病内分泌》。5, 53-64(2017)。
母亲肥胖与后代的神经发育和精神障碍。Prenat。成岩作用。37, 95-110(2017)。
Sayal, K., Prasad, V., Daley, D., Ford, T. & Coghill, D.儿童和年轻人多动症:患病率、护理途径和服务提供。柳叶刀》精神病学5, 175-186(2018)。
注意力缺陷多动障碍对个人、家庭和社区从学龄前到成年生活的影响。拱门。夺去孩子90, i2-i7(2005)。
哈平,V.,马佐内,L.,雷诺,J. P.,卡尔,J. &霍奇金斯,P.注意力缺陷多动障碍的长期结果:自尊和社会功能的系统回顾。j .衰减器。Disord。20., 295-305(2016)。
肖克,L. L.,基斯拉尔,S. & Edlow, A. G.孕妇肥胖中的胎儿大脑和胎盘编程:人类和动物模型研究综述。Prenat。成岩作用。40, 1126-1137(2020)。
Jenabi, E., Bashirian, S., Khazaei, S. & Basiri, Z.孕妇孕前体重指数与儿童和青少年注意缺陷多动障碍风险:系统回顾和荟萃分析。韩国J.儿科。62, 374-379(2019)。
Dow, C., Galera, C., Charles, m.a。在EDEN出生队列研究中,母亲孕前BMI和后代3 - 8年的多动症-注意力不集中轨迹。欧元。的孩子。Adolesc。精神病学https://doi.org/10.1007/s00787-022-02047-x(2022)。
范德伯格,j.w.。et al。孕妇肥胖与早产儿注意力相关症状早期的嗡嗡声。Dev。115, 9-15(2017)。
弗朗茨,a.p.。et al。注意力缺陷/多动障碍与早产/极低出生体重:一项荟萃分析。儿科141, e20171645(2018)。
Pierrat, V。et al。早产儿童5岁神经发育结局:EPIPAGE-2队列研究英国医学杂志2021, 373(2021)。
Johnson, S. & Marlow, N.极度早产婴儿的早期和长期结果。拱门。夺去孩子102, 97-102(2017)。
Oldenburg, K. S., O 'Shea, T. M. & Fry, R. C.遗传和表观遗传因素和早期生命炎症作为神经发育结果的预测因子。Semin。胎儿。新生儿医疗。25, 101115(2020)。
沙玛,A.,珍,R.,巴特勒,A. &拉沃伊,P.发展中的人类早产儿免疫系统:在这一领域需要更多研究的案例。中国。Immunol。145, 61-68(2012)。
Cnattingius, S。et al。孕妇肥胖与早产风险。《美国医学会杂志》309, 2362(2013)。
查尔斯,文学硕士。et al。队列简介:法国国家儿童队列(ELFE):出生至5岁。Int。j .论文。49, 368-369(2021)。
Lorthe E。et al。队列资料:Etude Epidémiologique sur les Petits Ages Gestationnels-2 (EPIPAGE-2)早产队列。Int。j .论文。50, 1428 - 1429亿(2021)。
优势与困难问卷的心理测量特性。j。儿童,青少年。精神病学40, 1337-1345(2001)。
Shojaei, T., Wazana, A., Pitrou, I. & Kovess, V.优势和困难问卷:法国学龄儿童的验证研究和跨文化比较。Soc。精神病学Psychiatr。论文。44, 740-747(2009)。
Kadawathagedara, M。et al。Adéquation孕妇营养指南étude国家营养计划建议santé。营养Cahiers et de Diététique52, 78-88(2017)。
布莱德利,R. H.,考德威尔,B. M. &科温,R. F.儿童保育家清单:评估家庭儿童保育家的质量。早期儿童res Q。18, 294-309(2003)。
阮志东,卡林,李凯杰。多重imputation中的模型检验:综述与案例研究。紧急情况。论文的主题。14, 1-12(2017)。
Marchi, J., Berg, M., Dencker, A., Olander, E. K. & Begley, C.与怀孕期间肥胖相关的风险,对母亲和婴儿:综述的系统回顾。ob。牧师。16, 621-638(2015)。
布里,蔡明俊。et al。母亲孕前超重和孩子的认知和行为:在两个妊娠队列中探索宫内影响。儿科127, e202-e211(2011)。
卡萨斯,M。et al。孕妇孕前肥胖与学龄前儿童神经心理发育:一项前瞻性队列研究。Pediatr。Res。82, 596-606(2017)。
李米。et al。孕妇肥胖和糖尿病与自闭症和其他发育障碍的关系。儿科137, e20152206(2016)。
乔,H。et al。孕妇孕前体重指数与6岁儿童心理社会发展儿科135, e1198-e1209(2015)。
米娜,t.h.。et al。产前暴露于母体非常严重的肥胖与儿童神经发育和执行功能受损有关。Pediatr。Res。82, 47-54(2017)。
陈,Q。et al。母亲孕前体重指数和后代注意缺陷多动障碍:一项使用兄弟姐妹比较设计的基于人群的队列研究。Int。j .论文。43, 83-90(2014)。
马瑟博士et al。孕妇孕前体重指数和子代注意力缺陷/多动障碍:一项准实验性兄弟姐妹比较,基于人群的设计。儿童精神病。精神病学58, 240-247(2017)。
罗素,A,福特,T. &罗素,G.与多动症的社会经济关联:来自中介分析的发现。《公共科学图书馆•综合》10, e0128248(2015)。
Daraki, V。et al。父母肥胖和妊娠期糖尿病对4岁儿童神经心理和行为发育的影响:Rhea母婴队列,克里特岛,希腊。欧元。孩子Adolesc。精神病学26, 703-714(2017)。
布莱恩,m.j.。et al。在2个队列中,母亲孕前超重对儿童认知和行为的宫内影响。儿科127, e202(2011)。
罗宾逊,s.l.。et al。父母体重状况与后代行为问题和精神症状j . Pediatr。220, 227 - 236。e1(2020)。
米克尔森,s.h.。et al。父母体重指数和他们后代的行为问题:丹麦国家出生队列研究。点。j .论文。186, 593-602(2017)。
Karhunen, V。et al。注意缺陷多动障碍(ADHD)症状和肥胖相关特征之间的联系 :遗传和产前解释。Transl。精神病学https://doi.org/10.1038/s41398-021-01584-4(2021)。
里维拉,H. M.克里斯蒂安森,K. J. &沙利文,E. L.母亲肥胖在神经精神障碍风险中的作用。>。9, 1-16(2015)。
巴博萨,S。et al。出生时的免疫活动和后来儿童时期的精神病理。大脑Behav。Immun。健康8, 100141(2020)。
巴博萨,S。et al。与行为相关的血清细胞因子:5岁儿童的横断面研究。大脑Behav。Immun。87, 377-387(2020)。
Anand, D., Colpo, G. D., Zeni, G., Zeni, c.p. & Teixeira, A. L.注意力缺陷/多动障碍和炎症:目前的知识告诉我们什么?系统综述。前精神病学8, 228(2017)。
Bose, S. & Cho, J.趋化因子CCR2及其受体在神经退行性疾病中的作用。拱门。制药。Res。36, 1039-1050(2013)。
范德伯格,j.w.。et al。母体BMI与儿童神经发育之间的全身性炎症作用。Pediatr。Res。79, 3-12(2016)。
Valleau, J. C. & Sullivan, E. L.瘦素对围产期发育和精神病理学的影响。j .化学。Neuroanat。61 - 62, 221-232(2014)。
Minatoya, M。et al。学龄前儿童行为问题的相关因素:北海道环境与儿童健康研究。儿童保健发展。43, 385-392(2017)。
Minatoya, M。et al。胎儿脂肪因子与学龄前儿童行为问题之间的关系:北海道环境与儿童健康的研究。Int。j .包围。公共卫生决议案15, 120(2018)。
Mente, A。et al。脂联素和瘦素水平的种族差异及其与肥胖和胰岛素抵抗的关系。糖尿病护理33, 1629-1634(2010)。
Girchenko, P。et al。母亲怀孕早期体重指数相关的代谢组学成分和儿童的精神和行为障碍。精神病学摩尔。https://doi.org/10.1038/s41380-022-01723-3(2022)。
Lederman, s.a. & Paxton, A.孕妇孕前体重和分娩结局报告:与临床记录比较的一致性和完整性。Matern。儿童健康J。2, 123-126(1998)。
Headen, I., Cohen, a.k., Mujahid, M. & Abrams, B.自我报告与怀孕相关体重的准确性:一项系统综述。ob。牧师。18, 350-369(2017)。
Kramer, m.s., Zhang, X. & Platt, R. W.分析不良妊娠结局的风险。点。j .论文。179, 361-367(2014)。
确认
作者要感谢ELFE和EPIPAGE 2研究的参与者及其家人继续参与这些研究。
资金
CD的薪水是由研究基金会Médicale(法国医学研究基金会):SPF201909009122。EPIPAGE 2:法国国家公共卫生研究所(IRESP TGIR 2009-01方案)/公共卫生研究所及其合作伙伴[法国卫生部、国家卫生和医学研究所(INSERM)、国家癌症研究所、国家自治团结基金(CNSA)]、国家研究局通过法国未来投资方案(赠款编号:No. 1)。ANR-11-EQPX-0038和ANR-10-COHO-0001))和PremUp基金会。研究基金会Médicale (SPF 20160936356)和法国基金会[00050329和R18202KK(大奖赛)]提供了额外的资助。Elfe调查是法国人口研究所(INED)和国家卫生和医学研究所(INSERM)的联合项目,与法国输血服务机构(Etablissement français du sang, EFS)、Santé publique France、国家统计和经济研究所(INSEE)、方向générale de la santé (DGS,卫生和社会事务部的一部分)、générale de la prévention des risques (DGPR,环境部),études de l ' évaluation et des statistics (DREES,卫生和社会事务部),Département des études, de la prospective et des statistics (DEPS,文化部),以及国家家庭分配委员会(CNAF),在高等教育和研究部以及国家青年和人民éducation研究所(INJEP)的支持下。通过RECONAI平台,它获得了由国家研究局根据“投资”计划(ANR-11-EQPX-0038和ANR-19-COHO-0001)管理的政府拨款。
作者信息
作者及隶属关系
贡献
c.d., e.l., c.g., m.a.c.和B.H.对研究设计和概念化做出了贡献。数据管理由C.D., m.t.和L.M.M.进行。正式分析由C.D., P.Y.A, M.A.C.和B.H.参与资金获取。c.d., e.l., M.A.C.和B.H.负责调查和方法论。C.D.负责撰写初稿,所有作者都参与了审阅和编辑手稿。
相应的作者
道德声明
相互竞争的利益
作者声明没有利益竞争。
额外的信息
出版商的注意
施普林格自然对出版的地图和机构从属关系中的管辖权主张保持中立。
补充信息
权利和权限
开放获取本文遵循知识共享署名4.0国际许可协议,允许以任何媒介或格式使用、分享、改编、分发和复制,只要您对原作者和来源给予适当的署名,提供知识共享许可协议的链接,并注明是否有更改。本文中的图像或其他第三方材料包含在文章的创作共用许可协议中,除非在材料的信用额度中另有说明。如果材料未包含在文章的创作共用许可协议中,并且您的预期使用不被法定法规所允许或超出了允许的使用范围,您将需要直接获得版权所有者的许可。如欲查看本牌照的副本,请浏览http://creativecommons.org/licenses/by/4.0/.
关于本文
引用本文
Dow, C., Lorthe, E., Marchand-Martin, L.。et al。早产儿和足月儿童5岁时母亲孕前肥胖和后代多动症症状:一项多队列分析Sci代表12, 18190(2022)。https://doi.org/10.1038/s41598-022-22750-8
收到了:
接受:
发表:
DOI:https://doi.org/10.1038/s41598-022-22750-8