摘要
重症监护室(ICU)的Takotsubo综合征(TTS)患者总是比心脏病科住院的患者面临更高的住院死亡风险。后者的预后经大量研究分析。但目前尚无实用新型预测ICU TTS患者的院内死亡风险。本研究旨在建立一个预测ICU收治的TTS患者住院死亡的模型。我们回顾性地纳入了MIMIC-IV数据库中患有TTS的ICU患者。nomogram检查结果为住院死亡。最小绝对收缩选择算子(LASSO)分析初步选择了预测因子。采用多变量logistic回归分析建立模型。校准、决策曲线分析(DCA)和受试者工作特征(ROC)分别测量了nomogram在准确性、临床应用和鉴别方面的表现。最终,368例重症监护室TTS患者被纳入本研究。 The in-hospital mortality was 13.04%. LASSO regression and multivariate logistic regression analysis verified risk factors significantly associated with in-hospital mortality. They were potassium, prothrombin time (PT), age, myocardial infarction, white cell count (WBC), hematocrit, anion gap, and sequential organ failure assessment (SOFA) score. This nomogram excellently discriminated against patients with a risk of in-hospital death. The area under curve (AUC) was 0.779 (95%CI: 0.732–0.826) in training set and 0.775 (95%CI: 0.711–0.839) in test set. The calibration plot and DCA showed good clinical benefits for this nomogram. We developed a nomogram that predicts the probability of in-hospital death for ICU patients with TTS. This nomogram was able to discriminate patients with a high risk of in-hospital death and performed clinical utility.
简介
Takotsubo综合征是一种临床综合征,被视为“刺激性心肌病”、“心碎综合征”或“短暂性根尖膨大”。其特征是急性和短暂性左心室功能障碍。TTS通常是由身体或情绪刺激引起的,然而,高达40%的TTS患者没有任何触发事件1.TTS很容易被误诊为急性冠脉综合征(ACS),在所有表现出与急性冠脉综合征一致症状并接受冠脉造影的患者中,约有1-3%被确诊为TTS2.尽管大量研究报告TTS为可逆性心肌功能不全,但几乎一半的TTS患者发生心血管并发症。此外,心源性休克、心肌破裂或危及生命的心律失常导致的住院患者死亡率与心肌梗死相当(4-5%)。3.,4,5,6.一些严重的并发症可能会增加死亡率,这与ACS患者的死亡率相当7.最近,报告的死亡率比以前高8.一项基于SCAAR(瑞典冠状动脉造影和血管成形术登记处)数据的研究表明,TTS患者的30天死亡率高于非stemi患者(NSTEMI)。9.
与非ICU患者相比,ICU患者发生TTS的院内死亡风险更高。一项研究报告,重症监护病房TTS患者的死亡率远高于心脏病科收治的TTS患者的死亡率(30.8% vs. 4.1%)。10.ICU患者多表现为多器官衰竭和身体状况不稳定。短期内威胁生命的危险因素要比非icu患者多得多。降低ICU TTS患者的住院死亡对预后起着至关重要的作用。然而,以往的研究大多涉及非icu TTS患者的临床结局调查。ICU TTS患者的院内死亡预防尚未得到重视。对于这类人群,一个预测模型有效地确定了个体面临的住院死亡暴露有多大。临床医生可以根据预测结果采取措施降低风险。因此,有必要建立一个预测模型,以降低ICU TTS患者的住院死亡率。
目前,临床预测模型是一种很好的工具,为临床决策提供了有价值的指导。Nomogram是一种视觉预测模型,用于计算个体的风险评分。便于临床医生对患者的临床结果进行评估。近年来,Nomogram在危重患者预后评估中得到了广泛的应用11,12,13,14,15.因此,我们的目标是开发一个表示ICU TTS患者住院死亡概率的nomogram。临床医生将通过这张nomogram图及早区分死亡风险较高的患者,并就治疗和重症监护做出决定。
方法
数据源
在本研究中,我们回顾性地从MIMIC-IV数据库(1.0版)中提取数据。mimi - iv数据库广泛包含了贝斯以色列女执事医疗中心(BIDMC) 2008-2019年入住ICU或急诊科的所有患者的医疗记录。16.MIMIC-IV数据库的最新版本是1.0版本。本研究的作者之一(C.J,认证ID: 8,979,131)在美国国立卫生研究院(NIH)进行在线培训后获得了记录数据库的许可。这项研究完全依赖于公开和匿名的数据。因此,不需要个人的许可。为保证患者隐私,所有方法均按照相关指南进行。
患者选择
我们招募了年龄在18岁以上的患者。他们在ICU住院,并在MIMIC-IV数据库中根据国际疾病分类第9版(“42983”)和第10版诊断代码(“I5181”)诊断为TTS。我们根据以下标准排除患者:(I)无生存结果数据;(二)怀孕及产后状况;(三)文件记录或其他重要医疗记录不完整或无法获得的。
临床和实验室数据
本研究分析的所有数据包括一般信息、生命体征和实验室检查。本分析使用的生命体征和实验室参数时间点均为入院后24 h内的第一份资料,一般资料包括年龄、身高、体重、糖尿病、高血压、慢性肺病、心肌梗死、心力衰竭等共病。生命体征包括平均血压(MBP)、舒张压(DBP)、收缩压(SBP)、体温(T)、呼吸频率(RR)、心率(HR)、脉搏血氧饱和度(SpO)2).血液实验室检测包括血红蛋白、红细胞压积、肌酐、阴离子间隙、乳酸、尿素氮(BUN)、pH、白细胞计数、血小板计数、氯化物、葡萄糖、凝血酶原时间(PT)、血清钾、血清钠和血清钙。治疗也被记录包括使用血管活性药物(去甲肾上腺素),并在住院期间持续肾替代治疗(CRRT)。序贯器官衰竭评估(SOFA)评分17在本研究中,终点为出院时视为生存状态的住院死亡率。
统计分析
整个数据集随机分为训练集和测试集,比例为7:3。均数±标准差(SD)记录了连续变量的正态分布。具有上下四分位数的中位数描述了连续变量的异常分布。连续变量采用t检验或Wilcoxon秩和检验,类别变量采用卡方检验或Fisher精确检验进行组间比较。首先,基于整个研究数据库,LASSO回归初步筛选预测因子。其次,对这些预测因素进行多元回归分析。覆盖识别的预测因子,建立基于训练集的nomogram。根据模型中逻辑回归变量的系数计算各预测因子的得分。用ROC曲线评价了nomogram的判别能力。ROC的AUC大于0.7,显示出具有鉴别能力的nomogram。 The calibration curve analyzed by Hosmer–Lemeshow test assessed the fitting degree of nomogram. The DCA evaluated the clinical utility by quantifying net benefits against a range of threshold probabilities. Nomogram was validated in the test set. These results were presented by odds ratio (OR) with 95% confidence intervals (CIs). All tests were two-tailed tests and P ≤ 0.05 was considered statistically significant. We used STATA 15.1 (Stata Corporation, College Station, Texas, USA) and R version 3.6.2 (R Foundation for Statistical Computing, Vienna, Austria) for statistical analysis.
伦理批准并同意参与
该数据库的建立得到了麻省理工学院(剑桥,马萨诸塞州)和贝斯以色列女执事医疗中心(波士顿,马萨诸塞州)的批准,并获得了原始数据收集的同意。因此,这篇手稿放弃了伦理批准声明和知情同意的需要。
结果
研究患者的特点
本研究共有368例符合条件的患者(男性85例,女性283例)。平均年龄66.29±16.09岁。48例患者在住院期间死亡,其中男性16例,女性32例。住院死亡发生率为13.04%。非存活者年龄较大,阴离子间隙、WBC计数和SOFA评分值较高(见表1).男性组住院病死率为18.82%(16/85),女性组住院病死率为11.31%(32/283),两组比较差异无统计学意义(P = 0.105)。男性患者肾功能较差,详见补充表1.此外,Kaplan-Meir生存分析显示,男性和女性的住院死亡率无显著差异(见补充图)。1).整个样本按7:3的比例随机分为训练集和测试集,训练集与验证集的变量无显著性差异(见表2).
住院死亡率的预测因子和nomogram
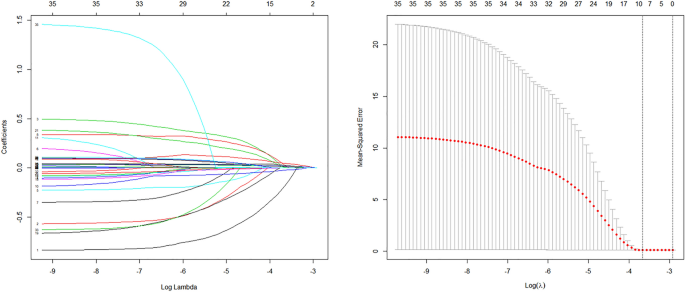
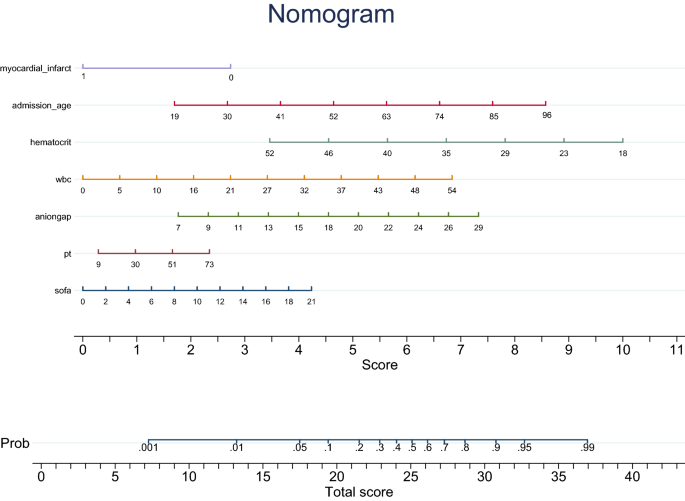
我们进行套索回归分析,初步选择预测因子(如图2所示)。1).筛选变量的回归系数较大,说明对结果影响较大。分别为年龄、心肌梗死史、性别、钾、PT、WBC、红细胞压积、阴离子间隙、SOFA评分。年龄、心梗史、WBC、阴离子间隙、PT、SOFA评分是影响ICU TTS患者住院死亡的独立危险因素(见表)3.).我们将上述独立危险因素纳入nomogram(如图。2).
takotsubo综合征患者住院死亡风险预测的nomogram。“点”的最上面一行表示每个风险因素的量表,每个预测因子的点是通过从对应的值到“点”线画一条向上的直线来获得的。然后,从每个预测器得到的分数被求和,这个数字位于“总分”轴上。为了得出病人住院死亡的概率,画一条直线到相应的“死亡风险”轴。Resp_rate:呼吸频率。例如,一位74岁男性,无心肌梗死史,入院时临床资料为:PT: 30 s,阴离子间隙:24 mEq/L, WBC: 10*10^9,红细胞压积:35%,SOFA评分为4分。各预测因子的相应得分分别为6.8分、2.5分、1.0分、6.2分、1.3分、6.7分、0.8分。总分约24.5分,住院死亡风险为45.5%。
nomogram的评估和验证
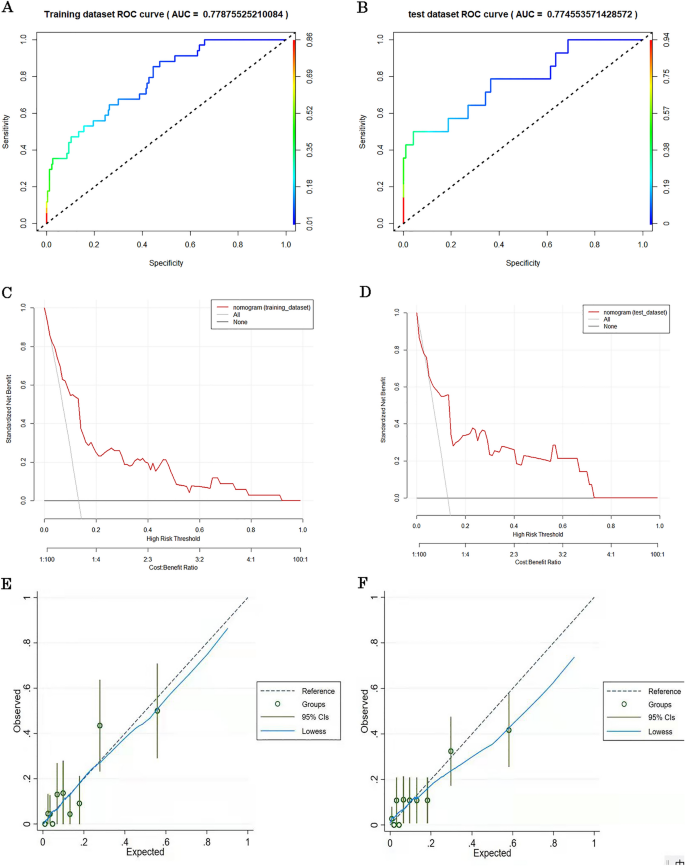
该预测模型具有较好的鉴别能力(AUC: 0.779, 95% CI: 0.732-0.826)(图。3.A).我们在测试集中验证了预测模型。相似的ROC结果(AUC: 0.775, 95% CI: 0.711-0.839)。3.B).此外,我们进行了校准曲线分析,以检验nomogram拟合程度。校准曲线图表明,在测试集和训练集中,预测概率和观察到的死亡率之间存在一致性(如图所示)。3.C和图。3.D).通过决策曲线分析评估预测模型的临床效用。DCA曲线在模型实践中具有临床应用价值(如图2所示)。3.E和F)。
(一个)训练集中nomogram受试者工作特征(ROC)曲线。ROC曲线下面积(AUC)为(AUC: 0.779, 95% CI: 0.732-0.826)。(B)测试集中nomogram受试者工作特征(ROC)曲线。ROC曲线下面积(AUC)为(AUC: 0.775, 95% CI: 0.711-0.839)。(C)训练集中nomogram校准曲线。x轴表示TTS患者住院死亡的预测概率。y轴表示TTS患者的实际住院死亡率。对角虚线表示理想模型的完美预测。实线表示nomogram的性能,与对角线虚线的拟合度越高,表示预测效果越好。从图中可以看出,该预测模型具有较好的预测能力。(D)测试集中nomogram校准曲线。x轴表示TTS患者住院死亡的预测概率。y轴表示TTS患者的实际住院死亡率。对角虚线表示理想模型的完美预测。实线表示nomogram的性能,与对角线虚线的拟合度越高,表示预测效果越好。从图中可以看出,该预测模型具有较好的预测能力。(E) TTS患者nomogram决策曲线分析(训练集)。TTS患者ct的DCA曲线。实线:患者不应用nomogram,净收入为零;灰线:所有患者均使用nomogram检查。红色实线距离虚线越远,临床应用价值越大。(FTTS患者nomogram DCA曲线的验证(测试集)。实线:患者不应用nomogram,净收入为零;灰线:所有患者均使用nomogram检查。红色实线距离虚线越远,临床应用价值越大。
讨论
近年来,多项研究对TTS患者的预后进行了分析18,19,20.,21,22然而,他们主要关注的是长期预后。目前对TTS短期预后的研究还很有限,尤其是ICU患者的预后。这些患者的死亡率高于非icu TTS患者10.本研究回顾性调查ICU TTS患者。住院死亡发生率为13.04%。该比率高于先前报道的非icu患者的死亡率(2-5%)3.,4,5,6.与非ICU患者相比,ICU患者多发生多器官功能衰竭、血流动力学不稳定及严重并发症。他们经常遭受由身体压力引发的TTS。这些危险因素导致其更加严重和复杂。住院死亡的概率总是高于非icu人群。在该nomogram中,年龄、心肌梗死史、PT、WBC、红细胞压积、阴离子间隙和SOFA评分被作为TTS患者住院死亡率的预测因素。该算法具有较好的预测能力。
年龄和SOFA评分被认为是ICU TTS患者住院死亡的危险因素。未存活患者的平均年龄明显大于存活患者(72.09±13.30 vs 65.42±16.31,P = 0.007)。之前的一份报告根据年龄对参与者进行了分组。他们显示50-64岁(OR = 0.75, P = 0.05)是住院死亡率的预测因子19.与本报告不同的是,该nomogram发现19-96岁患者存在不同程度的死亡风险。每增加11年,患病风险显著增加9%。患者(>岁68岁)暴露的死亡风险超过50%。SOFA评分通过描述多器官功能障碍的时间进程来评估疾病的严重程度23.以往的研究认为SOFA评分是临床结局的预测因子24.在本研究中,非幸存者的SOFA评分在统计学上高于幸存者(7.27 vs 5.78, P = 0.016)。当SOFA得分超过5分时,此nomogram表示住院死亡的风险。
Santoro等人通过GEIST评分对TTS患者住院并发症的风险进行了分层25.GEIST分数不包括实验室值。然而,我们发现住院死亡与PT、WBC和阴离子间隙之间存在关联。PT用于估计组织因子和凝血途径。PT延长表明凝血因子缺陷或存在凝血因子抑制剂26.PT延长的患者总有较高的出血风险。既往研究发现动脉瘤性蛛网膜下腔出血(aSAH)可诱发TTS。TTS合并aSAH患者住院死亡风险较高。27,28.当TTS患者出现PT延长时,临床医生应评估出血风险并监测抗凝药物产生的不良反应。利用阴离子间隙来评价酸碱平衡。阴离子间隙升高是由急性或慢性酸碱紊乱引起的,如乳酸性酸中毒、酮症酸中毒、中毒性酒精中毒、水杨酸中毒和急性或慢性肾脏疾病29.一些病例报告酸中毒是TTS的触发原因之一,尤其是酮症酸中毒30..酸中毒从生理上增加应激激素,如儿茶酚胺和皮质醇,并有害地影响肌细胞。在本图中,阴离子间隙为8-16 mmol/L的患者住院死亡风险小于5%。当阴离子间隙大于18 mmoL/L时,阴离子间隙浓度每升高2 mmoL/L,死亡风险增加10-20%。白细胞计数是预测TTS严重程度的重要指标,它们参与了氧化应激过程。这三个值在之前的报道中没有讨论过,我们首先发现了它们对ICU TTS患者住院死亡的影响。
在本研究中,较高的红细胞压积和梗死史可降低住院死亡的风险。红细胞压积是诊断贫血的实验室测试之一。红细胞压积较低的患者容易贫血。一些证据支持贫血与TTS不良预后的关系31,32.一些分析应用红细胞压积预测心力衰竭患者的住院死亡。他们证明了红细胞压积低于30%的心力衰竭患者的死亡率超过50%33.正常的红细胞压积水平男性为40%-50%,女性为37-48%。与患者(红细胞压积37-52%)相比,该nomogram首次预测TTS患者(红细胞压积< 37%)死亡风险高于16%。心肌梗死史在TTS住院死亡中的作用证据有限。在本研究中,存活者合并心肌梗死的发生率高于非存活者(31.88% vs 18.75%, P = 0.093)。心肌梗死史对TTS患者住院转归的保护作用值得后续研究探讨。
目前,性别是否是TTS住院死亡的危险因素存在争议。虽然女性被确定为TTS的危险因素,但研究人员尚未就女性对住院死亡的预测影响达成共识。这个nomogram没有将性别作为预测因素。我们按性别分层分析了参与者的基线特征。我们没有发现男性和女性在基线特征上有显著差异,除了尿素氮、肌酐和钾。这一发现并不支持性别对住院死亡率的预测值。因此,性别不能作为ICU TTS患者住院死亡的预测因素。
研究的局限性
必须承认有几个限制。首先,我们的目标是建立一个快速和简单的nomogram预测TTS患者的住院死亡率。TTS患者情况复杂,影响其住院预后的因素较多。我们仅纳入患者入院后24 h内的临床资料,未考虑发病时及住院后的干预措施。其次,本研究没有进一步分析TTS的病因,如生理诱因或心理诱因。未来的研究可以对心脏骤停的具体原因进行亚组分析,以提供更多的证据。第三,部分记录未纳入,如机械通气、超声心动图参数、机械血流动力学支持记录、主动脉内气囊泵。因为这些记录不完整。本研究结果仅适用于ICU TTS患者。
结论
我们根据ICU TTS患者入院特征建立了风险预测模型。该模型为识别住院死亡高风险患者提供了一些证据。
数据可用性
在当前研究过程中生成和分析的数据集可根据合理要求从通讯作者处获得。
缩写
- TTS:
-
Takotsubo综合症
- ICD:
-
《国际疾病分类》
- AUC:
-
曲线下面积
- 中华民国:
-
接收机工作特性
- 置信区间:
-
置信区间
- SBP:
-
收缩压
- 菲律宾:
-
舒张压
- MBP:
-
平均血压
- 热点;2:
-
脉搏血氧测量法导出氧饱和度
- 包子:
-
血尿素氮
- PT:
-
凝血酶原时间
- 白细胞:
-
白细胞
- 一般:
-
持续肾脏替代疗法
- 沙发:
-
顺序器官衰竭评估
- 加护病房:
-
重症监护室
- 居屋计划:
-
医院
- 洛杉矶:
-
停留时间
参考文献
阿里,M。et al。takotsubo综合征的诊断、预后评估和治疗进展。心脏衰竭Rev25(5), 757-771(2020)。
明石勇,Nef, H. M. &里昂,A. r。Takotsubo综合征的流行病学和病理生理学。Nat. Rev. Cardiol。12(7), 387-397(2015)。
Cacciotti, L。et al。takotsubo样心肌病的观察研究:临床特征、诊断、预后及随访。BMJ开放2(5), e001165(2012)。
迪亚斯,。et al。Takotsubo心肌病的临床特征-单中心经验。心脏病学126(2), 126-130(2013)。
魏斯,V。et al。奥地利应激性心肌病(Tako-Tsubosyndrome)。欧元。急性心血管病。护理2(2), 137-146(2013)。
Núñez吉尔,i.j。et al。西班牙Tako-tsubo心肌病的特征:来自RETAKO国家登记的结果。Rev. Esp. Cardiol。(英格兰。Ed)。68(6), 505-512(2015)。
坦普林,C。et al。Takotsubo(应激)心肌病的临床特征和转归。心血管病。j .地中海。373(10), 929-938(2015)。
Stiermaier, T。et al。takotsubo心肌病的长期高死亡率:预测因素、原因和临床后果。欧元。心脏衰竭。18(6), 650-656(2016)。
Redfors B。et al。Takotsubo综合征患者和心肌梗死患者的短期和长期临床结果:来自瑞典冠状动脉造影和血管成形术登记的报告。j。心脏协会。10(17), e017290(2021)。
老前辈,D。et al。重症监护室Takotsubo综合征的发生率、临床特征和结局。心血管疾病。113(3), 176-188(2020)。
白志华。et al。预测急性肾损伤并接受持续肾替代治疗的危重症患者28天死亡率的nomogram。点。医学科学361(5), 607-615(2021)。
杨松,苏涛,黄玲,冯丽华,廖涛。危重患者脓毒症相关急性肾损伤的一种新的风险预测nomogram。BMC Nephrol。22(1), 173(2021)。
周,Y。et al。用于预测严重COVID-19风险的nomogram的开发和验证:中国四川的多中心研究《公共科学图书馆•综合》15(5), e0233328(2020)。
刘娟,陶丽丽,高志,姜荣,刘敏。新型冠状病毒病老年危重患者早期诊断预测模型的建立与验证。老龄化(纽约州奥尔巴尼)12(19), 18822-18832(2020)。
江,X。et al。急性胰腺炎患者的预后图:重症监护室公共电子医疗记录的分析j .暴击。护理50, 213-220(2019)。
Johnson, A., Bulgarelli, L., Pollard, T., hong, S., Celi, L. A., Mark, R. MIMIC-IV(1.0版)。生理网。(2021)。https://doi.org/10.13026/s6n6-xd98.
莱斯,e.p.。et al。重症监护室疑似感染成人住院死亡率的SOFA评分、SIRS标准和qSOFA评分的预后准确性。《美国医学会杂志》317(3), 290-300(2017)。
卡拉瓦卡·佩雷斯,P。et al。急性心力衰竭住院期间的血钾动态。中国。心功能杂志》。https://doi.org/10.1007/s00392-020-01753-3(2020)。
Yerasi C。et al。Takotsubo心肌病90天再入院和住院死亡率的预测因素:28,079个入院指标的分析Cardiovasc。Revasc。地中海。20.(11), 973 - 979。https://doi.org/10.1016/j.carrev.2019.08.004(2019)。
Sobue Y。et al。物理触发的Takotsubo心肌病有较高的住院死亡率。Int。j .心功能杂志。15(235), 87 - 93。https://doi.org/10.1016/j.ijcard.2017.02.090(2017) (Epub 2017 2月23日).
村上,T。et al。Takotsubo心肌病患者的性别差异:东京CCU网络的多中心登记。《公共科学图书馆•综合》10(8), e0136655。https://doi.org/10.1371/journal.pone.0136655(2015)。
Pelliccia F。et al。Takotsubo综合征的长期预后和预后预测因素:一项系统回顾和元回归研究。心脏衰竭。7(2), 143 - 154。https://doi.org/10.1016/j.jchf.2018.10.009(2019) (Epub 2019 1月2日).
Roedl, K。et al。重症监护室心脏骤停的流行病学:特征、共病和心脏骤停后器官衰竭——一项前瞻性观察性研究。复苏156, 92 - 98。https://doi.org/10.1016/j.resuscitation.2020.09.003(2020) (Epub 2020 9月10日).
de Grooth, H. J., Geenen, I. L., Girbes, A. R., Vincent, J. L. & Parienti, J. J. Oudemans-van Straaten的HMSOFA和随机对照试验中的死亡率终点:系统回顾和元回归分析。暴击。护理21(1), 38岁。https://doi.org/10.1186/s13054-017-1609-1(2017)。
澳网,F。et al。德国和意大利应激性心肌病评分对Takotsubo综合征患者住院并发症风险分层的评估JAMA心功能杂志。4(9), 892 - 899。https://doi.org/10.1001/jamacardio.2019.2597(2019)。
Dorgalaleh, A., Favaloro, E. J., Bahraini, M. & Rad, F.凝血酶原时间/国际标准化比值(PT/INR)的标准化。Int。J.实验室血液学。43(1)、第21至28。https://doi.org/10.1111/ijlh.13349(2021) (Epub 2020 9月26日).
瓦格纳。et al。动脉瘤性蛛网膜下腔出血是Takotsubo综合征的诱发因素:一项全面综述。启Cardiovasc。地中海。22(4), 1241 - 1251。https://doi.org/10.31083/j.rcm2204132(2021)。
Elgendy, a.y., Elgendy, i.y., Mansoor, H. & Mahmoud, a.n.在蛛网膜下腔出血背景下Takotsubo综合征的临床表现和结局:系统回顾和荟萃分析。欧元。急性心血管病。护理7(3), 236 - 245。https://doi.org/10.1177/2048872616679792(2018) (Epub 2016 11月16日).
Ayala-Lopez, N. & Harb, R.在成人和儿童患者中解释阴离子间隙值:检查参考区间。j:。实验室地中海。5(1), 126 - 135。https://doi.org/10.1373/jalm.2019.029496(2020)。
manna, M, Beran, A, Srour, O, Ghazaleh, S. & Elzanaty, A.一例由糖尿病酮症酸中毒和体温过低引发的Takotsubo心肌病。Cureus。12(10), e10842。https://doi.org/10.7759/cureus.10842(2020)。
陆,X。et al。Takotsubo心肌病的预后因素:一项系统综述。ESC心脏衰竭。8(5), 3663 - 3689。https://doi.org/10.1002/ehf2.13531(2021) (Epub 2021 8月9日).
卢晓霞,李萍,滕春,蔡平,王斌。Takotsubo型心肌病住院患者贫血与临床预后不良相关。血管学72(9), 842 - 849。https://doi.org/10.1177/0003319721999492(2021) (Epub 2021 3月9日).
McClellan, W. M., Flanders, W. D., Langston, R. D., Jurkovitz, C. & Presley, R.贫血和肾功能不全是社区医院收治的充血性心力衰竭患者死亡的独立危险因素:一项基于人群的研究。j。Soc。Nephrol。13, 1928-1936(2002)。
确认
我们感谢MIMIC数据库提供他们的平台和贡献者上传他们有意义的数据集。预印本此前已出版。
资金
浙江省中医药科技计划项目(2019ZQ047);吴杰平医学基金(320.6750.2020-04-44),浙江省教育厅一般科研项目(Y202248708)。资助者在研究设计、数据收集和分析、发表决定或手稿准备中没有任何作用。
作者信息
作者及隶属关系
贡献
L.Q.和m.z.w构想并设计了这项研究;c.j.、w.y.m.和m.z.w收集了数据并进行了研究;C.J, S.X.Y, w.y.m对数据进行了分析和解释;C.J.写了最初的论文;m.z.w修改了论文;C.J.对最终的内容负有主要责任。所有作者都阅读并批准了最终的手稿。
相应的作者
道德声明
相互竞争的利益
作者声明没有利益竞争。
额外的信息
出版商的注意
施普林格自然对出版的地图和机构从属关系中的管辖权主张保持中立。
权利和权限
开放获取本文遵循知识共享署名4.0国际许可协议,允许以任何媒介或格式使用、分享、改编、分发和复制,只要您对原作者和来源给予适当的署名,提供知识共享许可协议的链接,并注明是否有更改。本文中的图像或其他第三方材料包含在文章的创作共用许可协议中,除非在材料的信用额度中另有说明。如果材料未包含在文章的创作共用许可协议中,并且您的预期使用不被法定法规所允许或超出了允许的使用范围,您将需要直接获得版权所有者的许可。如欲查看本牌照的副本,请浏览http://creativecommons.org/licenses/by/4.0/.
关于本文
引用本文
陈杰,王勇,寿,X。et al。重症监护室Takotsubo综合征患者预后nomogram的开发和验证:一项回顾性队列研究Sci代表13, 477(2023)。https://doi.org/10.1038/s41598-022-27224-5
收到了:
接受:
发表:
DOI:https://doi.org/10.1038/s41598-022-27224-5